rrëshqitje 2
Cirroza e mëlçisë është një proces kronik progresiv në mëlçi, i karakterizuar nga një rënie e konsiderueshme e numrit të hepatociteve funksionale, një rritje e fibrozës, një ristrukturim i strukturës normale të mëlçisë dhe zhvillimi i dështimit të mëlçisë dhe hipertensionit portal.
rrëshqitje 3
Me cirrozë, struktura lobulare është gjithmonë e shqetësuar.
rrëshqitje 4
Etiologjia.
Shkaqet e zhvillimit korrespondojnë me shkaqet e hepatitit kronik.
Gjithashtu, cirroza e mëlçisë mund të formohet në sfondin e:
1. Obstruksioni i traktit biliar, si intrahepatik ashtu edhe ekstrahepatik.( Keqformime kongjenitale të rrugëve biliare).
2. Në sfondin e kongjestionit venoz të zgjatur në mëlçi në dështimin kronik të zemrës (ciroza kardiake e mëlçisë).
Rrëshqitja 5
Patogjeneza.
Faktori kryesor është vdekja e qelizave të mëlçisë. Në vend të qelizave të vdekura, formohen plagët dhe rrjedhja e gjakut në lobule është ndërprerë.
Produktet e prishjes së qelizave stimulojnë përgjigjen inflamatore. Si rezultat, të gjitha funksionet e mëlçisë dhe furnizimi me gjak në qelizat e mëlçisë janë ndërprerë, pasi indi i dendur lidhor ngjesh mekanikisht enët e mëlçisë, si rezultat, sindroma e hipertensionit portal fillon të zhvillohet.
rrëshqitje 6
Fillimisht, qarkullimi venoz i gjakut në mëlçi bëhet i vështirë, më pas ndodh kongjestioni venoz dhe variçet e ezofagut, zorrëve, rektumit dhe murit të përparmë të barkut. Më pas, asciti fillon të zhvillohet dhe, si një ndërlikim, gjakderdhja nga venat me variçe.
Rrëshqitja 7
Klasifikimi i cirrozës:
1. sipas etiologjisë:
Viral
Alkoolike
autoimune
Toksike
Gjenetike
Kardiake
kolestatike
Rrëshqitja 8
2. Fazat e hipertensionit portal:
Faza e kompensimit
Dekompensimi fillestar
Dekompensim i rëndë
3. Fazat e dështimit të mëlçisë:
Kompensohet
Nënkompensohet
I dekompensuar (deri në zhvillimin e komës hepatike).
Rrëshqitja 9
4. Aktiviteti i procesit:
faza aktive
Remisioni
5. Rrjedha e procesit:
ngadalë progresive
me shpejtësi progresive
të qëndrueshme
rrëshqitje 10
Klinika.
Varet nga etiologjia, shkalla e mosfunksionimit të mëlçisë dhe ashpërsia e hipertensionit portal dhe sindromave të dështimit të mëlçisë.
Ankesat: dhimbje në hipokondriumin e djathtë dhe rajonin epigastrik, të rënduara pas ngrënies (të yndyrshme, pikante) dhe ushtrimeve fizike.
Nauze, të vjella periodike, ndjenjë e thatësisë dhe hidhërimit në gojë, dobësi e përgjithshme, lodhje, nervozizëm, kruajtje të lëkurës, humbje peshe. Tek femrat parregullsi menstruale. Tek burrat - një shkelje e fuqisë.
Rrëshqitja 11
Objektivisht: dobësim, deri në rraskapitje, atrofi muskulore, lëkura është ikterike-zbehtë, e thatë.
Mund të ketë një zgjerim të venave të murit të përparmë të barkut, një rritje në bark, zgjatje të kërthizës, ënjtje të ekstremiteteve të poshtme. Palpitacione, shurdhim i toneve të zemrës, aritmi, gulçim, rritje e presionit të gjakut.
Në sfondin e cirrozës së mëlçisë, zhvillohet gastriti kronik, ulçera peptike, diabeti mellitus, funksioni i gjëndrave seksuale, gjëndrave mbiveshkore është i dëmtuar dhe zhvillohet encefalopatia toksike. Shfaqet me shqetësim të gjumit, dhimbje koke, humbje të kujtesës, dridhje gishtash, apati.
Mëlçia në palpim është e dendur, e zmadhuar, me një skaj të mprehtë. Në fazat e mëvonshme të cirrozës mund të zvogëlohet në madhësi.
rrëshqitje 12
Komplikimet shpesh zhvillohen me cirrozë:
- gjakderdhje nga venat e zgjeruara të ezofagut, ose hemorroide.
- zhvillimi i dështimit të mëlçisë me rezultat në koma hepatike.
- infeksion dytësor bakterial (pneumoni e rëndë, sepsë, peritonit).
- kalimi nga cirroza e mëlçisë në kancer.
rrëshqitje 13
Diagnoza e cirrozës së mëlçisë:
- UÇK - anemi, trombocitopeni, leukopeni, rritje të ESR.
- OAM - proteinuria, mikrohematuria, bilirubina në urinë.
Analiza imunologjike.
Rrëshqitja 14
4. Markuesit e infeksionit viral.
5. Testi biokimik i gjakut – hiperbilirubinemia, disproteinemia, për shkak të rritjes së sasisë së globulinave. Një rritje në nivelin e mostrave sedimentare - sublimate, timol. Rritja e niveleve të transaminazave - Al-At, As-At dhe fosfataza alkaline.
rrëshqitje 15
Hulumtimi instrumental:
- Ultratinguj i mëlçisë dhe fshikëzës së tëmthit (pabarazia e indit të mëlçisë, zbulohet një rritje në madhësi).
- Tomografia e kompjuterizuar e organeve të barkut.
- Gastroskopia.
- Kolonoskopia.
rrëshqitje 16
Biopsia me gjilpërë e mëlçisë, e ndjekur nga ekzaminimi histologjik, mund të kryhet gjatë laparoskopisë ose në mënyrë perkutane. Ju lejon të gjykoni aktivitetin e procesit dhe është një kriter i rëndësishëm diferencial për dallimin e hepatitit kronik nga cirroza e mëlçisë.
Rrëshqitja 17
Mënyra terapeutike. Puna me stres fizik dhe psiko-emocional është e përjashtuar. Tregohet pushim afatshkurtër gjatë ditës. Ilaçet hepatotoksike, fizioterapia dhe balneoterapia janë të përjashtuara. Në periudhën e përkeqësimit - pushimi në shtrat.
Rrëshqitja 18
2. Ushqimi mjekësor - dieta numër 5.
Përjashtohen: mishrat me yndyrë dhe peshku, ushqimet e skuqura, mishrat e tymosur, ushqimet e kripura dhe pikante, bishtajore, lëpjetë, spinaq, fruta të freskëta, kafe të fortë, alkool, pije të gazuara.
Rrëshqitja 19
3. Trajtimi antiviral: kryhet për hepatitin në fazën e riprodhimit të virusit dhe parandalon zhvillimin e cirrozës dhe kancerit të mëlçisë. Interferon për 6 muaj (Interferon A, Velferon, Roferon).
Cirroza e mëlçisë është një sëmundje kronike polietiologjike progresive e mëlçisë, një sëmundje kronike polietiologjike progresive e mëlçisë, e karakterizuar nga një rënie e ndjeshme e numrit të hepatociteve funksionale, rritje e fibrozës, ristrukturim i strukturës normale të parenkimës dhe i karakterizuar nga një rënie e ndjeshme e numri i hepatociteve funksionale, rritja e fibrozës, ristrukturimi i strukturës normale të parenkimës dhe zhvillimi i mëvonshëm i dështimit të mëlçisë dhe hipertensionit portal me zhvillimin e mëvonshëm të dështimit të mëlçisë dhe hipertensionit portal
Klasifikimi i cirrozës së mëlçisë Sipas etiologjisë: Sipas etiologjisë: alkoolike - renditet e para në Republikën e Bjellorusisë alkoolike - renditet e para në Republikën e Bjellorusisë virale - si rezultat i CVH B, C, D virale - si rezultat i CVH B, C , D autoimun (lupoid ) autoimun (lupoid) medikament (toksik) medikament (toksik) primar dhe sekondar biliar primar dhe sekondar kongjestiv - ndodh me kongjestion venoz në mëlçi kongjestive - ndodh me kongjestion venoz në metabolizmin e mëlçisë (hemokromatoza, Wilson- Sëmundja Konovalov, mungesa e alfa-1-antitripsinës) metabolike (hemokromatoza, sëmundja e Wilson-Konovalov, mungesa e alfa-1-antitripsinës) kriptogjenike - etiologji e panjohur ose e paidentifikuar kriptogjenike - etiologji e panjohur ose e paidentifikuar

Klasifikimi i cirrozës së mëlçisë Sipas morfologjisë: Sipas morfologjisë: a) makronodulare (të mëdha-nodulare) - nyje të mëdha të vendosura në mënyrë të parregullt me diametër deri në 5 cm, të ndara nga fije të indit lidhor me gjerësi të ndryshme; më shpesh me origjinë virale b) mikronodular (i vogël-nodular) - nyje të vogla të vendosura rregullisht me diametër 1-3 mm, të ndara nga një rrjet indi mbresë; më shpesh me origjinë alkoolike c) mikro-makronodulare (të përziera)


Morfopatogjeneza e cirrozës së mëlçisë Nekroza e hepatociteve Nekroza e hepatociteve Aktivizimi i rigjenerimit, hiperformimi i fibrave të kolagjenit Aktivizimi i rigjenerimit, hiperformimi i fibrave të kolagjenit Fibroza periqelizore, ngjeshja fibroze e enëve venoze, formimi i indit lidhor të enëve venoze, formimi i indit lidhor të septave qendrore dhe qelizave që lidhen me vazët. fibroza, ngjeshja fibroze e enëve venoze, formimi i septave të indit lidhës që lidh venat qendrore me fushat portale dhe që përmban anastomoza vaskulare rrjedhjen e gjakut në sistemin e venave hepatike, duke anashkaluar parenkimën e lobulave; (ishemia), zhvillimi i hipertensionit portal, furnizimi me gjak i dëmtuar te hepatocitet (iskemia), zhvillimi i nekrozës së hipertensionit portal të hepatociteve (rrethi patologjik) nekroza e hepatociteve c (rrethi patologjik)


Klinika e cirrozës së mëlçisë Ankesat: Ankesat: dhimbje në hipokondriumin e djathtë, epigastrik, e përkeqësuar pas ngrënies dhe dhimbje në ushtrime në hipokondriumin e djathtë, epigastrim, e rënduar pas ngrënies dhe ushtrimeve, ndjenjë hidhërimi dhe thatësi në gojë, ndjesi hidhërimi dhe thatësi në gojë. nauze, ndonjëherë të vjella nauze, ndonjëherë të vjella kruajtje lëkure (kolestazë) kruajtje e lëkurës (kolestazë) lodhje, nervozizëm lodhje, nervozizëm fryrje, jashtëqitje të lirshme fryrje, jashtëqitje të lirshme humbje peshe humbje peshe impotencë tek burrat, parregullsi menstruale, menstruacione parregullsi, menstruacione parregullsi te femrat

Klinika e cirrozës së mëlçisë Ekzaminimi: Ekzaminimi: humbje peshe deri në kakeksi, atrofi muskulore humbje peshe deri në kaheksi, atrofi muskulore e thatë, lëkura me luspa ikterike-zbehtë e thatë, koka e kandilit me luspa ikterike-zbehtë) telangjiektazitë në gjysmën e sipërme të trupit në telangjiektazi gjysma e sipërme e trupit eritema e shuplakës ("duart e adhuruesve të birrës") eritema e pëllëmbës ("duart e adhuruesve të birrës") kontraktura e Dupuytrenit Kontraktura e Dupuytren e lyer me llak, gjuha edematoze e llakuar, gjinekomastia edematoze e gjuhës, atrofia e organeve gjenitale, gjinekomastia i organeve gjenitale tek meshkujt zvogëlimi i ashpërsisë së karakteristikave sekondare seksuale zvogëlimi i ashpërsisë së karakteristikave sekondare seksuale asciti asciti






Sindromat kryesore klinike dhe laboratorike janë mezenkimale-inflamatore (zakonisht të lehta): mezenkimale-inflamatore (zakonisht të lehta): ESR, CRP, fibrinogjen, α2- dhe γ-globulinat, timol ESR, CRP, fibrinogjen, α2- dhe γ- globulinat, hipertermia e testit timol, limfadenopatia, hipertermia e splenomegalisë, limfadenopatia, citoliza e splenomegalisë (zakonisht e lehtë, pa hepatocite funksionale dhe pa enzima): citoliza (zakonisht e lehtë, pa hepatocite funksionale AST, ALT, ALT dhe jo), hipertermi, dehje me hipertermi, intoksikim nga kolestaza: kolestazë: bilirubinë direkte, fosfatazë alkaline, GGTP, bilirubinë direkte kolesterol, fosfatazë alkaline, GGTP, verdhëz kolesteroli, pruritus, bradikardia, mungesë e urinës së zezë , fibrinogjeni, sindroma hemorragjike dhe edemato-ascitike e protrombinës g sindroma hemorragjike dhe edemato-ascitike e pamjaftueshmërisë së detoksifikimit: pamjaftueshmëria e detoksifikimit: rritja e joneve të amoniumit, një numër hormonesh rriten në jonet e amonit, një sërë hormonesh encefalopatia hepatike, hipernatremia, eritema palmare, etj. .

Hipertensioni portal është një rritje e presionit në pellgun e venës porta e shkaktuar nga dëmtimi i qarkullimit të gjakut me origjinë dhe lokalizim të ndryshëm (në enët portale, venat hepatike, vena kava inferiore) Klinikisht: 1. Venat varikoze të murit të përparmë të barkut, ezofagut, më pak. shpesh stomaku dhe zona anorektale 2. Asciti 3 Splenomegalia, hipersplenizmi me citopeni 4. Gastropatia hipertensive portale

Encefalopatia portosistemike është një kompleks sindromi i manifestimeve mendore dhe neurologjike potencialisht të Kthyeshme në sfondin e një sëmundjeje ekzistuese të mëlçisë për shkak të ekspozimit ndaj sistemit nervor qendror të produkteve metabolike azotike. 2 mekanizmat kryesorë të zhvillimit: 2 mekanizmat kryesorë të zhvillimit: dështimi i qelizave hepatike hepatike dështimi qelizor shkelje e statusit neuropsikik shkelje e statusit neuropsikik devijime në kryerjen e testeve psikometrike devijime në kryerjen e testeve psikometrike

Gradimi i shkallës PSE Niveli i ndërgjegjes Personaliteti dhe inteligjenca Simptoma neurologjike Nënklinike Normale Devijimet Normale vetëm teste psikometrike 1 Çrregullim i gjumit dhe zgjimit Përkeqësim i kujtesës, ulje e vëmendjes, agjitacion, ankth Asterixis, dridhje, apraksi, dobësim i koordinimit të ngadaltë të duarve, 2. përgjigjet Çorientim në kohë, amnezi, sjellje e papërshtatshme Asteriksis, disartri, reflekse të reduktuara 3 Përgjumje deri në trullosje Çorientim në vend, sjellje agresive Asteriks, reflekse të reduktuara, reflekse patologjike, ngurtësi muskulore 4 koma Mungon Decerebrimi

Komplikimet e cirrozës së mëlçisë gjakderdhja nga venat me variçe të ezofagut dhe gjakderdhja e stomakut nga venat me variçe të ezofagut dhe stomakut encefalopatia hepatike dhe koma encefalopatia hepatike dhe koma lezione erozive dhe ulcerative të stomakut dhe 12PC erozive erozive dhe ulcerative të stomakut2 (kanceri i cirrozës) karcinoma hepatoqelizore (cirroza-kanceri) peritoniti spontan bakterial peritonit spontan bakterial Sindromi hepatorenal (një formë funksionale e dështimit të veshkave që shfaqet në sfondin e dekompensimit të sëmundjes së mëlçisë) sindromi hepatorenal (një formë funksionale e dështimit të veshkave që shfaqet sfondi i dekompensimit të sëmundjes së mëlçisë) sindromi hepato-pulmonar (dëmtimi i oksigjenimit arterial për shkak të zgjerimit vaskular intrapulmonar në sëmundjen e mëlçisë) sindromi hepatopulmonar (oksigjenimi i dëmtuar arterial për shkak të zgjerimit vaskular intrapulmonar në sëmundjen e mëlçisë)

Diagnoza e cirrozës së mëlçisë UÇK, OAM, analizat cilësore për përmbajtjen e bilirubinës dhe urobilinës në urinë, PTI UÇK, OAM, testet cilësore për përmbajtjen e bilirubinës dhe urobilinës në urinë, PTI BAK: bilirubina dhe fraksionet e saj, totali proteina dhe fraksionet e saj, ure, kreatinina, aktiviteti AST dhe ALT, fosfataza alkaline, GGTP, kolesteroli, TG, fraksionet LP, acidi urik, glukoza, timoli dhe testet sublimate, koagulograma BAC: bilirubina dhe fraksionet e saj, proteina totale dhe ure, kreatinina, aktiviteti AST dhe ALT, fosfataza alkaline, GGTP, kolesteroli, fraksionet TG, LP, acidi urik, glukoza, timoli dhe testet sublimate, laparoskopia e koagulogramit me biopsi (nëse tregohet)

3528-35 51 PTI> 0.70.4-0.7" title="(!LANG: Shkalla e ashpërsisë së cirrozës Child-Pugh 1 pikë 2 pikë 3 pikë Ascit /l) > 3528-35 51 PTI > 0.70.4-0.7" class="link_thumb"> 21 !} Child-Pugh shkalla e ashpërsisë së cirrozës së mëlçisë Shenjat 1 pikë 2 pikë 3 pikë Ascit Jo Encefalopati e lehtë e rëndë Nr. I dhe II st. Albumi i serumit (g/l) > 51 PTI > 0.70.4-0.7 3528-35 51 PTI>0.70.4-0.7"> 3528-35 51 PTI>0.70.4-0.7"> 3528-35 51 PTI>0.70.4-0.7" title="(!LANG: Cirroza e mëlçisë Childe-Pugh Shenjat e shkallës së ashpërsisë 1 pikë 2 pikë 3 pikë Asciti Jo Encefalopati e lehtë e rëndë Jo Fazat I dhe II, III dhe IV.Albumina serumi (g/l) > 3528-35 51 PTI> 0.70.4- 0.7"> title="Child-Pugh shkalla e ashpërsisë së cirrozës së mëlçisë Shenjat 1 pikë 2 pikë 3 pikë Ascit Jo Encefalopati e lehtë e rëndë Nr. I dhe II st. Albumi i serumit (g/l) > 3528-35 51 PTI > 0,70,4-0,7"> !}
Taktikat e trajtimit të cirrozës së mëlçisë përcaktohen nga prevalenca e disa manifestimeve patologjike të sëmundjes. Taktika e trajtimit përcaktohet nga prevalenca e disa manifestimeve patologjike të sëmundjes në rastin e cirrozës së mëlçisë me origjinë virale, ndonjëherë indikohet terapi antivirale (ngadalësohet përparimi i sëmundjes) përparimi i sëmundjes) në të gjitha rastet: në të gjitha rastet: kufizimi i stresit fizik dhe mendor kufizimi i stresit fizik dhe mendor përjashtimi i barnave hepatotoksike dhe përjashtimi i alkoolit i barnave hepatotoksike dhe dieta e alkoolit P (më parë - tabela 5 ) dieta P (më parë - tabela 5) nëse ka shenja të kolestazës - barna UDCA (Ursofalk, Ursosan, Ursor, Choludexan mg / kg / ditë) në prani të shenjave të kolestazës - barna UDCA (Ursofalk, Ursosan, Ursor, Choludexan mg / kg / ditë)
Kufizimi i PSE i proteinave në ushqim në 1 g / kg / ditë kufizim i proteinave në ushqim në 1 g / kg / ditë laktulozë (Duphalac, Portolac) nën kontrollin e jashtëqitjes (jashtëqitje të buta deri në 3 herë / ditë) kontrolli i jashtëqitjes (jashtëqitje të buta lart deri në 3 herë / ditë) ornitinë (Hepa-merz g / ditë në / në 2 injeksione, pastaj nga goja 1 qese granulate për 200 ml lëng 2-3 herë në ditë) ornitinë (Hepa-merz g / ditë në / në 2 injeksione, më pas nga goja 1 qese granulate për 200 ml lëng 2-3 herë në ditë) dekontaminimi intestinal: rifaximin, metronidazol, kanamicinë dekontaminimi intestinal: rifaximin, metronidazol, kanamicinë N-hepa 5%, 8% IV) e degëzuar 50) acide (aminosteril N-hepa 5%, 8% 500 ml) ademetionine (Heptral) mg/ditë IV, pastaj mg/ditë per os ademetionine (Heptral) mg/ditë IV, pastaj mg/ditë për os

Cirroza e mëlçisë - kronike
sëmundje difuze të mëlçisë
karakterizohet nga distrofia dhe
nekroza hepatike
ind (parenkima), rritje e tepërt
indi lidhor dhe
ristrukturimi i strukturës lobulare
organ.
struktura lobulare.
Etiologjia.
Hepatiti viral.hepatiti autoimun.
Abuzimi kronik i alkoolit.
Çrregullime metabolike të përcaktuara gjenetikisht
substancave.
Substancat toksike.
Obstruksioni ekstrahepatik dhe intrahepatik
kanalet biliare.
Kongjestion i zgjatur venoz në mëlçi
Patogjeneza.
Vdekja është faktori kryesor.qelizat hepatike. Në vend të qelizave të vdekura
formohen plagë dhe gjaku rrjedh në
feta.
Produktet e prishjes së qelizave stimulojnë
pergjigje inflamatore. Si rezultat
të gjitha funksionet e mëlçisë janë të dëmtuara dhe
furnizimi me gjak i qelizave të mëlçisë
ind lidhor i dendur
ngjesh enët e gjakut të mëlçisë
fillon të zhvillohet sindroma e portës
hipertensionit. Fillimisht, qarkullimi venoz i gjakut pengohet
vetë mëlçinë, pastaj venoze
kongjestion dhe venat me variçe të ezofagut,
zorrët, rektumin dhe pjesën e përparme të barkut
muret. Më pas, ajo fillon të zhvillohet
ascitit dhe si ndërlikim – gjakderdhje nga
venat me variçe.
Faktoret e rrezikut
abuzimi me alkoolin;Hepatiti;
Përdorimi i barnave që janë toksike për
mëlçisë;
Mbipeshë ose shtim i shpejtë në peshë;
Mungesa e trajtimit të diabetit;
Përdorimi i dozave të mëdha të hekurit.
Klasifikimi morfologjik i cirrozës së mëlçisë
Propozuar nga Shoqata Botërore e Hepatologëve(Acapulco, 1974) dhe OBSH (1978).
cirroza nodulare e vogël ose nodulare e vogël e mëlçisë (diametri
nyjet nga 1 deri në 3 mm)
cirroza makronodulare ose makronodulare e mëlçisë (diametri
nyje mbi 3 mm)
forma jo e plotë septale e cirrozës së mëlçisë
të përziera (në të cilat ka madhësi të ndryshme
nyje) formë
Klasifikimi etiologjik i cirrozës së mëlçisë
Ekzistojnë format e mëposhtme të cirrozës së mëlçisë:virale
alkoolike
drogë
cirroza biliare sekondare
cirroza kongjenitale e mëlçisë, me sëmundjet e mëposhtme:
a) degjenerimi hepatolentikular
b) hemokromatoza
c) mungesës së α1-antitripsinës
d) tirozinozë
e) galaktozemisë
e) glikogjenoza
cirroza kongjestive (dështimi i qarkullimit të gjakut) të mëlçisë
Sëmundja dhe sindroma Budd-Chiari
shkëmbim-ushqyes, në kushtet e mëposhtme:
a) imponimi i anastomozës bypass të zorrës së hollë
b) obeziteti
c) format e rënda të diabetit
cirroza e mëlçisë me etiologji të panjohur
kriptogjene
cirroza primare biliare
fëmijë indian
Klinika
Varet nga etiologjia, nga shkalla e shkeljesfunksioni i mëlçisë dhe ashpërsia e sindromave
hipertensioni portal dhe hepatik
pamjaftueshmëria.
Ankesat: dhimbje në hipokondriumin e djathtë dhe
rajoni epigastrik, duke u intensifikuar pas
ushqimi (i yndyrshëm, pikant) dhe aktiviteti fizik.
Nauze, të vjella të herëpashershme, ndjenjë thatësie
dhe hidhërim në gojë, dobësi e përgjithshme,
lodhje, nervozizëm, lëkurë
kruajtje, humbje peshe. Gratë kanë një shkelje
cikli menstrual. Burrat kanë një shkelje
potencë. Objektivisht: dobësim, deri në rraskapitje,
atrofi e muskujve, lëkurë ikterike-zbehtë,
thatë.
Mund të ketë një zmadhim të venave të pjesës së përparme të barkut
muret, zmadhimi i barkut, zgjatja e kërthizës,
edemë e ekstremiteteve të poshtme. Palpitacione, shurdhim
tingujt e zemrës, aritmi, gulçim, rritur
presionin e gjakut.
Në sfondin e cirrozës së mëlçisë, kronike
gastriti, ulçera peptike, diabeti,
funksioni i dëmtuar i gonadave, gjëndrave mbiveshkore dhe
zhvillohet encefalopatia toksike. Ajo është
manifestohet me çrregullime të gjumit, dhimbje koke,
humbje kujtese, dridhje gishtash, apati.
Mëlçia është e dendur në palpim, e zmadhuar
madhësive, me një buzë të mprehtë. Në fazat e mëvonshme
cirroza mund të zvogëlohet në madhësi.
Inspektimi
humbje peshe deri në kaheksi, atrofi të muskujvelëkurë e thatë, me luspa, e zbehtë në të verdhë
zgjerimi i venave të murit të përparmë të barkut
(koka e kandil deti)
telangjiektazia në gjysmën e sipërme të trupit
eritema e palmës ("duart e pirësve të birrës")
Kontraktura e Dupuytrenit
gjuhë e lyer, e fryrë
gjinekomastia, atrofia e organeve gjenitale tek meshkujt
ulje e ashpërsisë së seksit sekondar
shenjat
ascitet
Telangjiektazitë
Kontraktura e Dupuytren - përhapja e indit lidhës në fascinë palmare përgjatë tendinave të gishtave IV-V të dorës
Eritema e palmës
Gjinekomastia
Asciti, "koka e kandil deti", hernia e kërthizës
Shpesh me cirrozë zhvillohenkomplikime:
- gjakderdhje nga zmadhimi
venat e ezofagut, ose
nyjet hemorroide.
- zhvillimi i mëlçisë
pamjaftueshmëria që rezulton në
koma hepatike.
- bakterial dytësor
infeksion (pneumoni e rëndë,
sepsë, peritonit).
- kalimi i cirrozës së mëlçisë në kancer.
Diagnoza e cirrozës së mëlçisë:
UÇK - anemi, trombocitopeni,leukopeni, rritje e ESR.
2. OAM - proteinuria, mikrohematuria,
bilirubina në urinë.
3. Analiza imunologjike.
4. Markuesit e infeksionit viral.
5. Testi biokimik i gjakut -
hiperbilirubinemia, disproteinemia,
duke rritur numrin
globulinat. Niveli lart
mostrat sedimentare - sublimate, timol.
Rritja e nivelit të transaminazave - Al-At,
Ac-At dhe fosfataza alkaline.
1.
Hulumtimi instrumental:
1. Ekografi e mëlçisë dhe fshikëzës së tëmthitflluskë (zbulohet
parregullsi pëlhure
mëlçia, zmadhimi).
2. Tomografia e kompjuterizuar
organet e barkut.
3. Gastroskopia.
4. Kolonoskopia. Biopsia me gjilpërë e mëlçisë e ndjekur nga
ekzaminim histologjik,
kryhet gjatë laparoskopisë ose përmes
lëkurën. Ju lejon të gjykoni aktivitetin
proces dhe është i rëndësishëm
kriter diferencial për dallimin
hepatiti kronik nga cirroza e mëlçisë.
Mjekimi
1. Regjimi i trajtimit. Punojnë mefizike dhe psiko-emocionale
ngarkesat. Shfaqet pushim i shkurtër në
gjate dites. Hepatotoksik i përjashtuar
barna, fizioterapi dhe balneoterapi. AT
periudha e përkeqësimit - pushimi në shtrat. 2.
Ushqimi mjekësor - dieta numër 5.
Përjashtohen: mishi i yndyrshëm dhe peshku,
ushqime të skuqura, mish të tymosur, të kripur dhe pikante
starters, bishtajore, lëpjetë, spinaq, të freskëta
fruta, kafe të fortë, alkool, të gazuara
pijeve.
3.
Trajtimi antiviral: kryhet me
hepatiti në fazën e riprodhimit të virusit dhe
parandalon zhvillimin e cirrozës dhe kancerit të mëlçisë.
Interferon për 6 muaj (Interferon
A, Velferon, Roferon). 4. Trajtimi patogjenetik: kortikosteroidet,
citostatikët.
5. Terapia imunomoduluese ka
efekt stimulues dhe normalizues në
sistemi imunitar: Timalin,
Dpenicilina, Timogjeni, T-aktivina.
6. Terapia metabolike dhe koenzima
ka për qëllim përmirësimin e proceseve të shkëmbimit në
qelizat hepatike. Komplekset multivitamina:
Decamevit, Undevit, Duovit, vitaminë E, Riboxin,
Esenciale. 7.
Terapia e detoksifikimit: Hemodez
Pikim intravenoz, 5% glukozë.
Enterosorbentët - Laktofiltrum, Filtrum,
Enterosgel.
8.
Hepatoprotektorë: Corsil, Legalon, Katergen.
9. Trajtimi i gjakderdhjes nga venat e zgjeruara.
10. Trajtimi i sindromës edemato-ascitike me
cirroza, në fillim - Veroshpiron, Aldikton dhe
pastaj në kombinim me Uregit, Hipotiazid,
Furosemide.
Parandalimi
Primar: parandalimi i hepatitit viral,trajtim efektiv i hepatitit akut viral,
ushqyerja racionale, kontrolli mbi marrjen
droga, alkoolizmi,
varësia.
Sekondar: parandalimi i përkeqësimeve të sëmundjes.
Kufizimi i aktivitetit fizik, korrekt
punësimit. Ushqimi mjekësor, trajtimi
sëmundjet e shoqëruara të traktit gastrointestinal.
Shpesh, edhe sëmundjet më të rënda mund të kurohen shumë më shpejt nëse në terapi përdoren mjete juridike popullore të provuara. Pra, soda për hepatitin C është një nga ilaçet jo tradicionale më të përballueshme, të sigurta dhe efektive. Të paktën kështu thonë mjekët popullorë. A mund ta shërojë soda e bukës hepatitin C?
Fakt ose mit: si ndikon bikarbonati i natriumit në mëlçi
Soda e bukës, e njohur edhe si bikarbonat natriumi dhe bikarbonat natriumi, është një nga ilaçet popullore më të njohura. Është përdorur për shumë vite në trajtimin e sëmundjeve të ndryshme. Kryeni me ndihmën e sodës dhe trajtimin e hepatitit C në shtëpi. Cila është arsyeja e efektit pozitiv të bikarbonatit të natriumit në qelizat e mëlçisë të prekura nga një virus i rrezikshëm?
Hepatiti C është lloji më i rëndë i infeksionit viral që shkakton inflamacion të një organi vital. Një mëlçi e sëmurë i nënshtrohet një ngarkese të rëndë, hepatocitet nuk përballen me punën e tyre dhe vdesin, organi ndotet gjithnjë e më shumë me toksina dhe toksina, të cilat përfundimisht mund të çojnë në zhvillimin e cirrozës dhe një tumori kanceroz.
 Në një situatë të tillë, është i nevojshëm trajtimi kompleks i detyrueshëm, i cili përfshin jo vetëm marrjen e barnave të ndryshme antivirale dhe anti-inflamatore, por edhe përdorimin e agjentëve që normalizojnë mëlçinë, pastrojnë dhe rivendosin qelizat e saj.
Në një situatë të tillë, është i nevojshëm trajtimi kompleks i detyrueshëm, i cili përfshin jo vetëm marrjen e barnave të ndryshme antivirale dhe anti-inflamatore, por edhe përdorimin e agjentëve që normalizojnë mëlçinë, pastrojnë dhe rivendosin qelizat e saj.
Një ilaç i tillë është soda e bukës. Ka vetitë e mëposhtme:
- përshpejton heqjen e substancave të dëmshme nga organi i sëmurë;
- përmirëson rrjedhjen e biliare;
- parandalon vdekjen e hepatociteve;
- zvogëlon rrezikun e zhvillimit të komplikimeve të hepatitit C.

Përveç kësaj, mjeti ka një efekt imunomodulues, i cili është shumë i rëndësishëm për një sëmundje kaq të rëndë.
Megjithatë, duhet të keni parasysh se mund të pini sode vetëm pasi të konsultoheni me një mjek. Hepatiti C është një sëmundje e rrezikshme që kërkon terapi adekuate. Bikarbonati i natriumit lejohet të përdoret në trajtimin e kësaj sëmundjeje vetëm si një ilaç ndihmës, pasi ilaçi nuk mund të luftojë agjentët infektivë.
Si të aplikoni ilaçin
 Ka shumë mënyra për të përdorur sode për të eliminuar manifestimet e sëmundjes virale të mëlçisë. Recetat e mëposhtme konsiderohen më efektive:
Ka shumë mënyra për të përdorur sode për të eliminuar manifestimet e sëmundjes virale të mëlçisë. Recetat e mëposhtme konsiderohen më efektive:
- Trajtimi i hepatitit C me sode me limon. Do t'ju duhet 1 limon mesatar dhe 1 lugë. pluhur bikarbonat natriumi. Ju duhet të shtrydhni lëngun nga agrumet dhe të kombinoni lëngun që rezulton me sode. Përziejini mirë dhe pijeni menjëherë. Merrni këtë ilaç një herë në ditë - 30 minuta para mëngjesit. Ju duhet të pini sode me limon për 3 ditë, pastaj duhet të bëni një pushim tre-ditor dhe të përsërisni kursin.
- Trajtimi i hepatitit C me një zgjidhje ujore të pluhurit të sodës. Në 1 gotë ujë të ngrohtë të zier, përzieni 1 lugë gjelle. bikarbonat natriumi. Pija merret 2 herë në ditë për 10 ditë.
Është e rëndësishme të merret parasysh se edhe një ilaç i tillë i padëmshëm, në shikim të parë, si soda e bukës, ka gjithashtu kundërindikacionet e tij. Pluhuri nuk duhet të përdoret për sëmundjet e traktit gastrointestinal, shtatzëninë dhe laktacionin, si dhe për fëmijët nën 12 vjeç.
Sipas rishikimeve, trajtimi i mëlçisë me sode tregon rezultate të mira. Sidoqoftë, nuk duhet të harrojmë se terapia e hepatitit C duhet të kryhet nën mbikëqyrjen e rreptë të një specialisti. E njëjta gjë vlen edhe për përdorimin e sodës: lejohet të përdoret receta popullore duke përdorur pluhur bikarbonat natriumi vetëm nëse mjeku nuk është kundër metodave të tilla.
Çfarë mund dhe nuk mund të hahet me hepatit, tabela e menusë së dietës numër 5
 Për sëmundje të ndryshme në qendrat e trajtimit dhe parandalimit, pacientëve zakonisht u përshkruhen dieta. Ekzistojnë vetëm 15 opsione diete, dhe midis tyre është një dietë numër 5, e cila u zhvillua posaçërisht nga dietologu M. Pevzner për pacientët që vuajnë nga sëmundje të mëlçisë dhe traktit biliar.
Për sëmundje të ndryshme në qendrat e trajtimit dhe parandalimit, pacientëve zakonisht u përshkruhen dieta. Ekzistojnë vetëm 15 opsione diete, dhe midis tyre është një dietë numër 5, e cila u zhvillua posaçërisht nga dietologu M. Pevzner për pacientët që vuajnë nga sëmundje të mëlçisë dhe traktit biliar.
- Veçoritë e dietës shëndetësore nr. 5
- Lista e produkteve të ndaluara
- opsioni 1
- Opsioni 2
Teknika e dietës bazohet në një dietë të kursyer. Respektimi i një menuje të tillë diete tek pacientët që vuajnë nga hepatiti, ka një lehtësim të gjendjes së dhimbshme. Kjo arrihet në lidhje me ilaçet, kjo qasje ndihmon për të hequr qafe simptomat dhe dhimbjet e pakëndshme që shpesh mundojnë pacientët që vuajnë nga një sëmundje si hepatiti.
Karakteristikat e dietës shëndetësore nr. 5
Çdo sistem ushqimor dietik ka për qëllim trajtimin e sëmundjeve të caktuara, kështu që secila prej tyre ka numrin e vet, i cili i është caktuar. Dieta numër 5 nuk bën përjashtim, ajo tregohet për njerëzit që vuajnë nga sëmundje të tilla si:
- Hepatiti dhe kolecistiti në forma kronike por jo akute dhe kur pacienti është në fazën e shërimit.
- Cirroza e mëlçisë.
- Kolelitiaza.
Ai siguron ushqimin me marrjen e nevojshme të kalorive, por vetëm me kufizimin e ushqimeve që përmbajnë yndyrna dhe kolesterol. Ushqimet e skuqura përjashtohen nga dieta, dhe shumë perime dhe fruta janë të përshkruara. Qëllimi i dietës është ushqyerja e kursyer, me ndihmën e së cilës mëlçia nuk ngarkohet edhe me ushqim të mirë dhe sistemi biliar funksionon normalisht.
Kjo dietë karakterizohet nga përmbajtja optimale e karbohidrateve dhe proteinave në menunë me kufizim të yndyrës. Sigurohuni që të rekomandoni produkte që përmbajnë shumë substanca lipotropike, pektina, fibra dhe pini më shumë lëngje. Mos hani ushqime që përmbajnë në numër të madh Ekstraktuesit azotik, acidi oksalik, purinat, oksidimi i kolesterolit dhe yndyrës, të gjitha shfaqen gjatë procesit të skuqjes.
Pothuajse e gjithë menyja përbëhet nga pjata të ziera, të pjekura, të ziera herë pas here, pjatat e ftohta dhe shumë të nxehta janë të përjashtuara. Rekomandohet që të fshihet vetëm mishi i mprehtë dhe perimet që përmbajnë shumë fibra, perimet dhe miell nuk janë të skuqura. Është e nevojshme të hani 5-6 herë në ditë dhe të ndiqni një dietë të tillë për 1,5-2 vjet në të ardhmen, kjo do t'ju ndihmojë të shpëtoni nga problemet shëndetësore dhe ta bëni figurën tuaj më të hollë.
Parimet e përgjithshme të tabelës së dietës numër 5 dhe qëllimi i saj
 Kjo teknikë ju lejon të përmirësoni ndarjen e biliare dhe t'i jepni mëlçisë pushim, nëse i përmbaheni rreptësisht dietës së përshkruar, atëherë sëmundja tërhiqet. Është e rëndësishme jo vetëm t'i përmbaheni menusë, por edhe të hani vazhdimisht porcione të vogla dhe të barabarta. Këshillohet që ushqimi të copëtohet çdo herë para se të hani, të pini sa më shumë lëngje me stomakun bosh, të gatuani ushqim pa kore dhe të mos skuqeni.
Kjo teknikë ju lejon të përmirësoni ndarjen e biliare dhe t'i jepni mëlçisë pushim, nëse i përmbaheni rreptësisht dietës së përshkruar, atëherë sëmundja tërhiqet. Është e rëndësishme jo vetëm t'i përmbaheni menusë, por edhe të hani vazhdimisht porcione të vogla dhe të barabarta. Këshillohet që ushqimi të copëtohet çdo herë para se të hani, të pini sa më shumë lëngje me stomakun bosh, të gatuani ushqim pa kore dhe të mos skuqeni.
Vetë-mjekimi është gjithmonë i rrezikshëm, prandaj, para se të kaloni në tabelën e dietës numër 5, duhet të konsultoheni me një mjek në mënyrë që të mos dëmtoni shëndetin tuaj, pasi simptomat e hepatitit shpesh përkojnë me rrjedhën e sëmundjeve të tjera, dhe dieta e zgjedhur mund të mos të jenë të përshtatshme për ta. Është mirë të vendosni një diagnozë të saktë të sëmundjes dhe më pas të ndiqni dietën që do të përshkruajnë mjekët.
Parimet e dietës janë si më poshtë.
- Kjo dietë është e ulët në yndyrë dhe proteina.
- Sigurohuni që të kufizoni veten në kripë.
- Përjashtoni nga menyja produktet që përmbajnë acid oksalik dhe purina.
- Peshku dhe mishi duhet të konsumohen vetëm në formë të zier.
Racioni ditor për dietën nr.5 duhet të jetë energji dhe përbërje kimike të tilla:
- Proteinat - deri në 80 gram, nga të cilat 50 gram janë produkte shtazore.
- Jo më shumë se 90 gram yndyrë, dhe 30% duhet të jenë yndyrna bimore.
- Karbohidratet jo më shumë se 400 gr.
- Lëng të paktën 1.5-2 litra.
- Vlera e energjisë për 1 ditë është afërsisht 2400-2800 kcal, ato mund të llogariten në një kalkulator të kalorive.
- Kripë - maksimumi 10 gram në ditë.

Lista e produkteve të ndaluara
- Perimet - lakër e bardhë, qepë jeshile, rrepkë, rrepkë, spinaq, hudhër, majdanoz, kërpudha turshi dhe perime.
- Drithërat - bishtajore, meli, misri, elbi dhe elbi.
- Të gjitha frutat e tharta që shkaktojnë fryrje.
- Supë dhe supa nga mishi, peshku, kërpudhat.
- Të gjithë peshqit dhe mishrat e yndyrshëm.
- Produktet e qumështit me yndyrë - krem, qumësht, salcë kosi, qumësht i pjekur i fermentuar, etj.
- Piper djegës, rrikë, mustardë.
- Ëmbëlsira të freskëta, petë, kifle.
- Çaj dhe kafe të fortë, pije të gazuara, kakao dhe alkool.
- Ëmbëlsirat dhe çokollata.
menuja e mostrës
opsioni 1

Opsioni 2
- Mëngjesi i parë - qull me tërshërë me qumësht ose ujë, gjizë me pak yndyrë me salcë kosi dhe pak mjaltë, çaj.
- Mëngjesi i dytë është një mollë e pjekur dhe pak mjaltë.
- Dreka - supë perimesh me vaj ulliri ose luledielli, pulë e zier në salcë qumështi, oriz i zier si pjatë anësore, komposto me fruta të thata.
- Snack - supë trëndafili.
- Darka - peshk i zier me salcë të bardhë nga lëngu i perimeve, pure patatesh, çaj, qumështor me gjizë.
- Para se të shkoni në shtrat, mund të pini kefir.
konkluzioni
Periudha e provës e dietës mund të zgjasë për 5 ditë, nëse trupi përgjigjet normalisht, atëherë duhet të vazhdoni deri në 5 javë ose derisa të ndodhë rikuperimi i plotë. Tabela e dietës numër 5 nuk mund të quhet e ngurtë, është shumë e ngjashme me dietën e përafërt të njerëzve që udhëheqin mënyrë jetese të shëndetshme jeta.
Kjo dietë për hepatitin do të jetë shumë e shijshme nëse dini të gatuani. Dieta tolerohet lehtësisht, pasi menuja përmban vetëm produkte të shëndetshme dhe të shijshme, gjëja kryesore është të kombinoni produktet në mënyrë korrekte dhe të mos jeni dembel për të gatuar. Tabela e dietës numër 5 jep performancë të lartë dhe çon në një shërim të shpejtë. Përveç kësaj, pesha normalizohet, gjendja e përgjithshme, disponimi dhe pamjen pacientët që i përmbahen një diete të tillë për një kohë të gjatë.
Cirroza e mëlçisë dhe komplikimet e saj Lyudmila Yuryevna Ilchenko 27 nëntor 2015 Universiteti Kombëtar Kërkimor Mjekësor Rus me emrin N. I. Pirogov Departamenti i Terapisë Spitalore Nr. 2 i Fakultetit të Mjekësisë M. P. Chumakova Departamenti i Hepatitit Viral

 Fakte dhe shifra të EASL. http://www. easl. eu/assets/application/files/19d 80b 59a 26a 03c_file. pdf. Prevalenca e cirrozës së mëlçisë në vendet e BE-së (n= 507.4 milion) Hipertensioni i hershëm portal është tipik. Insuficienca e hershme hepatoqelizore është tipike. CPU mikronodular CPU makronodular
Fakte dhe shifra të EASL. http://www. easl. eu/assets/application/files/19d 80b 59a 26a 03c_file. pdf. Prevalenca e cirrozës së mëlçisë në vendet e BE-së (n= 507.4 milion) Hipertensioni i hershëm portal është tipik. Insuficienca e hershme hepatoqelizore është tipike. CPU mikronodular CPU makronodular
 Vlerësimi i vendeve në botë për sa i përket konsumit të alkoolit (n=188) Organizata Botërore e Shëndetësisë. Raport i Statusit Global mbi Alkoolin dhe Shëndetin, 2014 № KONSUMI I VENDIT, L 1 Moldavia 18,22 2 Republika Çeke 16,45 3 Hungari 16,27 4 Rusi 15,76 …… …… MB 13,5 Francë 13,5 Gjermani 13,5 ……1 . OBSH. ndër
Vlerësimi i vendeve në botë për sa i përket konsumit të alkoolit (n=188) Organizata Botërore e Shëndetësisë. Raport i Statusit Global mbi Alkoolin dhe Shëndetin, 2014 № KONSUMI I VENDIT, L 1 Moldavia 18,22 2 Republika Çeke 16,45 3 Hungari 16,27 4 Rusi 15,76 …… …… MB 13,5 Francë 13,5 Gjermani 13,5 ……1 . OBSH. ndër
 Në mbarë botën 14-40 raste të cirrozës për 100,000 banorë Në Rusi 26, 2 raste të cirrozës për 100,000 banorë, e teta ndër shkaqet më të zakonshme të vdekjes në Shtetet e Bashkuara, e 9-ta në vendet e BE-së, e 6-ta në Federatën Ruse.
Në mbarë botën 14-40 raste të cirrozës për 100,000 banorë Në Rusi 26, 2 raste të cirrozës për 100,000 banorë, e teta ndër shkaqet më të zakonshme të vdekjes në Shtetet e Bashkuara, e 9-ta në vendet e BE-së, e 6-ta në Federatën Ruse.
 Cirroza e mëlçisë (LC) - kirros (qelibar, e kuqe) R. Laennec, 1819 sëmundje difuze kronike e karakterizuar nga fibroza (IV) dhe transformimi i strukturës normale të mëlçisë me formimin e nyjeve (OBSH)
Cirroza e mëlçisë (LC) - kirros (qelibar, e kuqe) R. Laennec, 1819 sëmundje difuze kronike e karakterizuar nga fibroza (IV) dhe transformimi i strukturës normale të mëlçisë me formimin e nyjeve (OBSH)



 Kriteret për diagnostikimin e sëmundjes kronike të mëlçisë (SKK) Faktori etiologjik Shkalla e aktivitetit Faza e procesit hepatik IWP. CG – 1994 J. G. Desmet, M. Gerber, J. H. Hoofnagele et al. hepat; 1994; 14:1513-1520 Spektri i manifestimeve ekstrahepatike
Kriteret për diagnostikimin e sëmundjes kronike të mëlçisë (SKK) Faktori etiologjik Shkalla e aktivitetit Faza e procesit hepatik IWP. CG – 1994 J. G. Desmet, M. Gerber, J. H. Hoofnagele et al. hepat; 1994; 14:1513-1520 Spektri i manifestimeve ekstrahepatike
 Etiologjia e cirrozës së mëlçisë (I) Hepatiti viral (B, C, D) Alkooli (dhe zëvendësuesit e tij) Sëmundjet e mëlçisë yndyrore joalkoolike Sëmundjet gjenetike - hemokromatoza trashëgimore - Sëmundja e Wilson - mungesa e α 1-antitripsinës - fibroza cistike - galaktogjenozemia - glikozemia tirozinemia trashëgimore - sëmundja Gaucher - intoleranca trashëgimore e fruktozës - telangjiektazia hemorragjike trashëgimore - abetalipoproteinemia - porfiria - cirroza indiane e fëmijërisë Sëmundjet e traktit biliar - obstruksioni ekstrahepatik i traktit biliar - obstruksioni intrahepatik i traktit biliar - obstruksioni intrahepatik i biliarhihlirit tek fëmijët (sëmundja e Byler-it, sindroma Alagille ...)
Etiologjia e cirrozës së mëlçisë (I) Hepatiti viral (B, C, D) Alkooli (dhe zëvendësuesit e tij) Sëmundjet e mëlçisë yndyrore joalkoolike Sëmundjet gjenetike - hemokromatoza trashëgimore - Sëmundja e Wilson - mungesa e α 1-antitripsinës - fibroza cistike - galaktogjenozemia - glikozemia tirozinemia trashëgimore - sëmundja Gaucher - intoleranca trashëgimore e fruktozës - telangjiektazia hemorragjike trashëgimore - abetalipoproteinemia - porfiria - cirroza indiane e fëmijërisë Sëmundjet e traktit biliar - obstruksioni ekstrahepatik i traktit biliar - obstruksioni intrahepatik i traktit biliar - obstruksioni intrahepatik i biliarhihlirit tek fëmijët (sëmundja e Byler-it, sindroma Alagille ...)
 Sëmundjet trashëgimore që ndodhin me dëmtim të mëlçisë (II) Prevalenca e sëmundjes Defekt i përcaktuar gjenetikisht sëmundja Wilson-Konovalov 1: 30,000 ATP 78 Shkelje e transportit ndërqelizor të bakrit Hemokromatoza trashëgimore 1: 250 HFE, HJV, TIR 2, HAMP, i FPN Deficienca e metabolizmit të al. - 1 antitripsi ), VI, IX 1 : 25,000 Disa gjene Çrregullimi i metabolizmit të glikogjenit Sëmundja Gaucher I, II 1: 60,000 Lloji 1 - 1: 90,000 PIF Çrregullimi i metabolizmit të glukocerebrozidit Sindromi i Gilbert 1: 10 - 101G rubbert 1: Kolestaza familjare progresive intrahepatike I, III (sindroma Byler I, III) 1:100,000 sëmundje jetimore ATP 88 1 (FIC 1) ABCB 11 (BCEP) ABCB 4 (MD 3) Futja e aminofosfolipideve në membranë? Çrregullimi i sekretimit të acidit biliar Çrregullimi i sekretimit fosfolipid Kolestaza beninje e përsëritur I, II (sindroma Summerskil-Walsh) 1:100,000 sëmundje jetimore ATP 88 1 (FIC 1) ABCB 11 (BCEP) Malabsorbimi i acidit biliar në ileumin terminal
Sëmundjet trashëgimore që ndodhin me dëmtim të mëlçisë (II) Prevalenca e sëmundjes Defekt i përcaktuar gjenetikisht sëmundja Wilson-Konovalov 1: 30,000 ATP 78 Shkelje e transportit ndërqelizor të bakrit Hemokromatoza trashëgimore 1: 250 HFE, HJV, TIR 2, HAMP, i FPN Deficienca e metabolizmit të al. - 1 antitripsi ), VI, IX 1 : 25,000 Disa gjene Çrregullimi i metabolizmit të glikogjenit Sëmundja Gaucher I, II 1: 60,000 Lloji 1 - 1: 90,000 PIF Çrregullimi i metabolizmit të glukocerebrozidit Sindromi i Gilbert 1: 10 - 101G rubbert 1: Kolestaza familjare progresive intrahepatike I, III (sindroma Byler I, III) 1:100,000 sëmundje jetimore ATP 88 1 (FIC 1) ABCB 11 (BCEP) ABCB 4 (MD 3) Futja e aminofosfolipideve në membranë? Çrregullimi i sekretimit të acidit biliar Çrregullimi i sekretimit fosfolipid Kolestaza beninje e përsëritur I, II (sindroma Summerskil-Walsh) 1:100,000 sëmundje jetimore ATP 88 1 (FIC 1) ABCB 11 (BCEP) Malabsorbimi i acidit biliar në ileumin terminal
 Etiologjia e cirrozës së mëlçisë (III) Hepatiti viral (B, C, D) Alkooli Çrregullime metabolike - hemokromatoza trashëgimore - Sëmundja e Wilson - Ciroza indiane në fëmijëri - Mungesa e α 1-antitripsinës - fibroza cistike - galaktosemia - glikogjenoza - sëmundje e trashëgueshme galogjenoze Intoleranca e fruktozës - Telangiektazia hemorragjike trashëgimore - abetalipoproteinemia - porfiritë Sëmundjet e traktit biliar - obstruksioni intrahepatik i rrugëve biliare (ciroza primare biliare, koleangiti primar sklerozues - obstruksioni ekstrahepatik i traktit biliar, sëmundjes biliare intrahepatike... )
Etiologjia e cirrozës së mëlçisë (III) Hepatiti viral (B, C, D) Alkooli Çrregullime metabolike - hemokromatoza trashëgimore - Sëmundja e Wilson - Ciroza indiane në fëmijëri - Mungesa e α 1-antitripsinës - fibroza cistike - galaktosemia - glikogjenoza - sëmundje e trashëgueshme galogjenoze Intoleranca e fruktozës - Telangiektazia hemorragjike trashëgimore - abetalipoproteinemia - porfiritë Sëmundjet e traktit biliar - obstruksioni intrahepatik i rrugëve biliare (ciroza primare biliare, koleangiti primar sklerozues - obstruksioni ekstrahepatik i traktit biliar, sëmundjes biliare intrahepatike... )
 Patologji kongjenitale e sistemit biliar tek të sapolindurit dhe fëmijët e vegjël (IV) 1 Atresia e kanaleve biliare ekstrahepatike (ICD: Q 44. 2) - në një zonë të kufizuar - gjatë gjithë kohës me zhvillimin e një procesi fibroz Mekanizmi nxitës - infeksion perinatal (HSV , CMV, virusi i rubeolës, toksoplazmoza, etj.) me zhvillimin e mëvonshëm të një procesi shkatërrues-inflamator që çon në zhdukjen e kanaleve. Hipoplazia biliare intrahepatike (ICD: Q 44. 3 ) Stenozë kongjenitale dhe ngushtim i kanaleve biliare (një rënie e mprehtë e numrit dhe madhësisë së tyre) Etiologjia është e panjohur Simptomat: verdhëz, kruajtje Rezultatet: zhvillimi i cirrozës biliare dytësore në 6-18 muaj.
Patologji kongjenitale e sistemit biliar tek të sapolindurit dhe fëmijët e vegjël (IV) 1 Atresia e kanaleve biliare ekstrahepatike (ICD: Q 44. 2) - në një zonë të kufizuar - gjatë gjithë kohës me zhvillimin e një procesi fibroz Mekanizmi nxitës - infeksion perinatal (HSV , CMV, virusi i rubeolës, toksoplazmoza, etj.) me zhvillimin e mëvonshëm të një procesi shkatërrues-inflamator që çon në zhdukjen e kanaleve. Hipoplazia biliare intrahepatike (ICD: Q 44. 3 ) Stenozë kongjenitale dhe ngushtim i kanaleve biliare (një rënie e mprehtë e numrit dhe madhësisë së tyre) Etiologjia është e panjohur Simptomat: verdhëz, kruajtje Rezultatet: zhvillimi i cirrozës biliare dytësore në 6-18 muaj.
 Patologji kongjenitale e sistemit biliar tek të sapolindurit dhe fëmijët e vegjël (V) Kist i kanalit të përbashkët biliar (ICD: Q 44. 4) Etiologjia e panjohur Simptomat: dhimbje në hipokondriumin e djathtë, verdhëz, ethe, pruritus, dobësi Rezultatet: pankreatiti, kolelitiaza , karcinoma , cirroza biliare sekondare Sëmundja Caroli (ICD: Q 44.7) Etiologjia e panjohur Simptomat: dhimbje hipokondriumi djathtas, verdhëz, ethe, pruritus, dobësi, simptomë e keqpërthithjes. niveli i aktivitetit të GGTP nuk ka vizualizim të fshikëzës së tëmthit në ultratinguj sëmundja e Caroli
Patologji kongjenitale e sistemit biliar tek të sapolindurit dhe fëmijët e vegjël (V) Kist i kanalit të përbashkët biliar (ICD: Q 44. 4) Etiologjia e panjohur Simptomat: dhimbje në hipokondriumin e djathtë, verdhëz, ethe, pruritus, dobësi Rezultatet: pankreatiti, kolelitiaza , karcinoma , cirroza biliare sekondare Sëmundja Caroli (ICD: Q 44.7) Etiologjia e panjohur Simptomat: dhimbje hipokondriumi djathtas, verdhëz, ethe, pruritus, dobësi, simptomë e keqpërthithjes. niveli i aktivitetit të GGTP nuk ka vizualizim të fshikëzës së tëmthit në ultratinguj sëmundja e Caroli
 Etiologjia e cirrozës së mëlçisë (VI) Dalja venoze e dëmtuar nga mëlçia - Sindroma Budd-Chiari - Sëmundja veno-okluzive - Insuficienca e rëndë e zemrës së ventrikulit të djathtë - Perikarditi konstriktiv Barnat, toksinat, kimikatet (metildopa, metotreksat, amiodaroni izonilazid, malhenioxsate, perikarditi, komponimet e arsenikut, alkaloide pirolidizine, kontraceptivë oralë) Çrregullime imune - hepatiti autoimun - Sëmundje të shoqëruara me imunoglobulinën G të tipit 4 (Ig. G 4) - Sëmundja e transplantit kundër strehuesit Shkaqe të ndryshme - infeksione të tjera (sifilizi, skistostomikoza, toksosomokolaza, , bruceloza) - sarkoidoza - sëmundje e mëlçisë dhjamore joalkoolike - shuntimi jejunoileal për obezitetin - hipervitaminoza A - cirroza kriptogjene
Etiologjia e cirrozës së mëlçisë (VI) Dalja venoze e dëmtuar nga mëlçia - Sindroma Budd-Chiari - Sëmundja veno-okluzive - Insuficienca e rëndë e zemrës së ventrikulit të djathtë - Perikarditi konstriktiv Barnat, toksinat, kimikatet (metildopa, metotreksat, amiodaroni izonilazid, malhenioxsate, perikarditi, komponimet e arsenikut, alkaloide pirolidizine, kontraceptivë oralë) Çrregullime imune - hepatiti autoimun - Sëmundje të shoqëruara me imunoglobulinën G të tipit 4 (Ig. G 4) - Sëmundja e transplantit kundër strehuesit Shkaqe të ndryshme - infeksione të tjera (sifilizi, skistostomikoza, toksosomokolaza, , bruceloza) - sarkoidoza - sëmundje e mëlçisë dhjamore joalkoolike - shuntimi jejunoileal për obezitetin - hipervitaminoza A - cirroza kriptogjene
 KLASIFIKIMI I SKK (IWP. CG – 1994) II. Shkalla e aktivitetit të procesit patologjik është minimale (1-3 pikë) e lehtë (4-8 pikë) mesatarisht e theksuar (9-12 pikë) e theksuar (13-18 pikë) Indeksi i aktivitetit histologjik (HIA), R. G. Knodell et al. , 1981 ALT - 1-5 N - aktivitet minimal ALT - nga 5 N në 10 N - aktivitet i moderuar ALT > 10 N - aktivitet i lartë A 1 A 2 A 3 METAVIR
KLASIFIKIMI I SKK (IWP. CG – 1994) II. Shkalla e aktivitetit të procesit patologjik është minimale (1-3 pikë) e lehtë (4-8 pikë) mesatarisht e theksuar (9-12 pikë) e theksuar (13-18 pikë) Indeksi i aktivitetit histologjik (HIA), R. G. Knodell et al. , 1981 ALT - 1-5 N - aktivitet minimal ALT - nga 5 N në 10 N - aktivitet i moderuar ALT > 10 N - aktivitet i lartë A 1 A 2 A 3 METAVIR
 KLASIFIKIMI I SKK (IWP. CG – 1994) III. Fazat morfologjike te procesit patologjik 0 - pa fibroze I - fibroze e lehte (portale) II - fibroze e moderuar (septa portal-portale) III - fibroze e rende (septa porta-qendrore) IV - cirroze e melçise.
KLASIFIKIMI I SKK (IWP. CG – 1994) III. Fazat morfologjike te procesit patologjik 0 - pa fibroze I - fibroze e lehte (portale) II - fibroze e moderuar (septa portal-portale) III - fibroze e rende (septa porta-qendrore) IV - cirroze e melçise.
 Fazat e fibrozës F 1 F 2 F 3 F 4 fibroza portale Septa porto-portale septa portocentrale
Fazat e fibrozës F 1 F 2 F 3 F 4 fibroza portale Septa porto-portale septa portocentrale
 Veçoritë morfologjike të CP mikronodulare madhësia e nyjeve nuk kalon 3 mm, ato përfshijnë një lobul CP makronodulare madhësia e nyjeve kalon 3 mm, përfshin elementë të dy ose më shumë pseudolobeve CP të përzier - mikro-, makronodular
Veçoritë morfologjike të CP mikronodulare madhësia e nyjeve nuk kalon 3 mm, ato përfshijnë një lobul CP makronodulare madhësia e nyjeve kalon 3 mm, përfshin elementë të dy ose më shumë pseudolobeve CP të përzier - mikro-, makronodular
 KLASIFIKIMI I CP (IWP. CG - 1994) V. Ecuria e procesit patologjik është latente, ngadalë përparon, përparon shpejt, përparon vazhdimisht VI. Fazat klinike të cirrozës fillestare (të kompensuara) ose të grupit A (sipas Child-Pugh) të zhvilluara (të dekompensuara) ose të grupit B terminal ose grupit C (C+) VII. Funksioni i dëmtuar i mëlçisë pa dëmtim të lehtë mesatarisht domethënës
KLASIFIKIMI I CP (IWP. CG - 1994) V. Ecuria e procesit patologjik është latente, ngadalë përparon, përparon shpejt, përparon vazhdimisht VI. Fazat klinike të cirrozës fillestare (të kompensuara) ose të grupit A (sipas Child-Pugh) të zhvilluara (të dekompensuara) ose të grupit B terminal ose grupit C (C+) VII. Funksioni i dëmtuar i mëlçisë pa dëmtim të lehtë mesatarisht domethënës


 Verdhëza Ngjyrosje ikterike e indeve (lëkurës, sklerës) dhe lëngjeve të indeve (plazma) për shkak të rritjes së niveleve të bilirubinës Bilirubinë > 2 N Bilirubinë > 3 N Niveli normal i bilirubinës 5,1-17,0 μmol/L (SI) bilirubinë direkte< 15% (до 1, 7-5, 1 мкмоль/л)
Verdhëza Ngjyrosje ikterike e indeve (lëkurës, sklerës) dhe lëngjeve të indeve (plazma) për shkak të rritjes së niveleve të bilirubinës Bilirubinë > 2 N Bilirubinë > 3 N Niveli normal i bilirubinës 5,1-17,0 μmol/L (SI) bilirubinë direkte< 15% (до 1, 7-5, 1 мкмоль/л)
 Manifestimet klinike të cirrozës (I) Manifestimet e përgjithshme (dobësi, ulje e oreksit, humbje peshe, ethe) Kutane (verdhëz, teleangiektazi, eritema palmare, ndryshime të thonjve, kontraktura e Dupuytrenit) Muskulo-skeletore (ulje e masës muskulore, osteoartropati hipertrofike, osteoartropati drunore - synov. periostiti; osteodistrofia hepatike, konvulsione, hernie kërthizës N-urologjike (encefalopatia hepatike, polneuropatia periferike)
Manifestimet klinike të cirrozës (I) Manifestimet e përgjithshme (dobësi, ulje e oreksit, humbje peshe, ethe) Kutane (verdhëz, teleangiektazi, eritema palmare, ndryshime të thonjve, kontraktura e Dupuytrenit) Muskulo-skeletore (ulje e masës muskulore, osteoartropati hipertrofike, osteoartropati drunore - synov. periostiti; osteodistrofia hepatike, konvulsione, hernie kërthizës N-urologjike (encefalopatia hepatike, polneuropatia periferike)
 Manifestimet klinike të LC (II) gastrointestinale (gjëndra të pështymës parotide të zmadhuara, diarre, kolelitiazë, gjakderdhje gastrointestinale, gastro-, entero- dhe kolopati portale, ulçera peptike dhe erozioni, gastrit) Hematologjike (infektimi citopeni i tragjikizuar, hemopeniemia, ulçera e citopenia, hemopenia, hemopenia e shkaktuar nga gjakderdhja sindromi i koagulimit, hemosideroza) Mushkërive (hipoksemia, hiperventilimi, hipertensioni pulmonar, zvogëlimi i kapacitetit të mushkërive, hidrotoraks, sindromi hepatopulmonar) Kardiak (lloji hiperkinetik i qarkullimit)
Manifestimet klinike të LC (II) gastrointestinale (gjëndra të pështymës parotide të zmadhuara, diarre, kolelitiazë, gjakderdhje gastrointestinale, gastro-, entero- dhe kolopati portale, ulçera peptike dhe erozioni, gastrit) Hematologjike (infektimi citopeni i tragjikizuar, hemopeniemia, ulçera e citopenia, hemopenia, hemopenia e shkaktuar nga gjakderdhja sindromi i koagulimit, hemosideroza) Mushkërive (hipoksemia, hiperventilimi, hipertensioni pulmonar, zvogëlimi i kapacitetit të mushkërive, hidrotoraks, sindromi hepatopulmonar) Kardiak (lloji hiperkinetik i qarkullimit)
 Manifestimet klinike të LC (III) Hiperaldosteronizmi sekondar i veshkave (glomeruloskleroza, acidoza tubulare hepatike) Sindroma hepatorenale Hipogonadizmi endokrin - tek meshkujt (ulja e dëshirës seksuale, atrofia testikulare, impotenca) - tek gratë (dismenorrea, infertiliteti - karakteristikat seksuale - zhdukja e dyfishtë) Shenjat e lidhura me estrogjenin (telangjiektazia, eritema e palmave, gjinekomastia, rënia e flokëve) diabeti hipovitaminoza D hiperparatiroidizmi sekondar
Manifestimet klinike të LC (III) Hiperaldosteronizmi sekondar i veshkave (glomeruloskleroza, acidoza tubulare hepatike) Sindroma hepatorenale Hipogonadizmi endokrin - tek meshkujt (ulja e dëshirës seksuale, atrofia testikulare, impotenca) - tek gratë (dismenorrea, infertiliteti - karakteristikat seksuale - zhdukja e dyfishtë) Shenjat e lidhura me estrogjenin (telangjiektazia, eritema e palmave, gjinekomastia, rënia e flokëve) diabeti hipovitaminoza D hiperparatiroidizmi sekondar
 Analiza klinike e gjakut dhe urinës Studimet biokimike të shënuesve të citolizës (ALT, AST, LDH) shënuesve të kolestazës (bilirubina, fosfataza alkaline, GGTP, 5'HT, lipide) shënuesit e funksionit protein-sintetik (albumina, PI) Studimet serologjike shënuesit e hepatiti viral (IFA, PCR ) autoantitrupat (AMA, ANA, SMA, LKM, etj.) imunoglobulinat (Ig. M, Ig. G, Ig. A) shënuesit tumoral Markuesit e inflamacionit (CRP, LAL ...) Hekuri dhe bakri metabolizmi (studimet gjenetike) Studime instrumentale të ekografisë së organeve të zgavrës së barkut, fibroelastometria Dopplerografia Tomografia e kompjuterizuar Rezonancë magnetike (ose MRCT) Shintigrafia e mëlçisë dhe shpretkës Ekzaminimi me rreze X i ezofagut Ezofagogastroduodenoskopia për ekzaminimin e indeve entero-diologjike dhe koinologjike. cirroza
Analiza klinike e gjakut dhe urinës Studimet biokimike të shënuesve të citolizës (ALT, AST, LDH) shënuesve të kolestazës (bilirubina, fosfataza alkaline, GGTP, 5'HT, lipide) shënuesit e funksionit protein-sintetik (albumina, PI) Studimet serologjike shënuesit e hepatiti viral (IFA, PCR ) autoantitrupat (AMA, ANA, SMA, LKM, etj.) imunoglobulinat (Ig. M, Ig. G, Ig. A) shënuesit tumoral Markuesit e inflamacionit (CRP, LAL ...) Hekuri dhe bakri metabolizmi (studimet gjenetike) Studime instrumentale të ekografisë së organeve të zgavrës së barkut, fibroelastometria Dopplerografia Tomografia e kompjuterizuar Rezonancë magnetike (ose MRCT) Shintigrafia e mëlçisë dhe shpretkës Ekzaminimi me rreze X i ezofagut Ezofagogastroduodenoskopia për ekzaminimin e indeve entero-diologjike dhe koinologjike. cirroza
 Shkalla prognostike Child-Tucotte-Pugh (klasifikimi i funksionit hepatoqelizor në cirrozë) 1 pikë (A) Kriteret 2 pikë (B) 3 pikë (C) Klasa e bilirubinës, N deri në 21 μmol/l Albuminë, N — 35-40 g/ l Indeksi i protrombinës, 80-110% INR, 0,7-1,2 Encefalopatia ascite Deri në 2 norma Më shumë se 35 80-110 1,7 Jo 2-3 norma 30-35 60-79 1,7-2,3 Lehtë kalimtare Ndodh periodikisht 30 Më pak se 60 > 2, 3 Koma torpide e madhe. A (5-6) B (7-9) C (10) Pugh R. N. et al. , Br. J. Durg. 1973; 60:646-
Shkalla prognostike Child-Tucotte-Pugh (klasifikimi i funksionit hepatoqelizor në cirrozë) 1 pikë (A) Kriteret 2 pikë (B) 3 pikë (C) Klasa e bilirubinës, N deri në 21 μmol/l Albuminë, N — 35-40 g/ l Indeksi i protrombinës, 80-110% INR, 0,7-1,2 Encefalopatia ascite Deri në 2 norma Më shumë se 35 80-110 1,7 Jo 2-3 norma 30-35 60-79 1,7-2,3 Lehtë kalimtare Ndodh periodikisht 30 Më pak se 60 > 2, 3 Koma torpide e madhe. A (5-6) B (7-9) C (10) Pugh R. N. et al. , Br. J. Durg. 1973; 60:646-
 Ultrasonografia Studimi i parë diagnostik në SKK Përcaktimi i madhësisë së mëlçisë, zbulimi i ascitit Indikacionet për biopsi Vlerësimi i fibrozës, steatozës Përcaktimi i hipertensionit portal Diagnoza e hershme e HCC
Ultrasonografia Studimi i parë diagnostik në SKK Përcaktimi i madhësisë së mëlçisë, zbulimi i ascitit Indikacionet për biopsi Vlerësimi i fibrozës, steatozës Përcaktimi i hipertensionit portal Diagnoza e hershme e HCC


 Fibro. Skano ® Nuk ka nevojë të vdes nga uria Kohëzgjatja e studimit 5 min 10 lexime të suksesshme Vlera mesatare = vlera e vërtetë Rezultati i shprehur në kPa Vështirësitë në interpretim: ascit, obezitet Elastometri kalimtare
Fibro. Skano ® Nuk ka nevojë të vdes nga uria Kohëzgjatja e studimit 5 min 10 lexime të suksesshme Vlera mesatare = vlera e vërtetë Rezultati i shprehur në kPa Vështirësitë në interpretim: ascit, obezitet Elastometri kalimtare
 Elastometria kalimtare në cirrozën e mëlçisë Elasticiteti 16 kPa F 4 sipas Metavir Ductopenia, zëvendësimi i kanaleve biliare me ind fibroz
Elastometria kalimtare në cirrozën e mëlçisë Elasticiteti 16 kPa F 4 sipas Metavir Ductopenia, zëvendësimi i kanaleve biliare me ind fibroz

 Fibro. Max TM është një metodë joinvazive për diagnostikimin e gjendjes së indit të mëlçisë Parametrat e studiuar: α 2- inhibitor i proteazës makroglobulinike apolipoprotein A 1 proteinë kyçe për kolagjenazën haptoglobin proteina kyçe që lidh oksiduesit e lirë të hemoglobinës AST ALT GGTP Bilirubina totale Kolesteroli total Gjinia, mosha Lartësia, pesha www. biopradiktive. com
Fibro. Max TM është një metodë joinvazive për diagnostikimin e gjendjes së indit të mëlçisë Parametrat e studiuar: α 2- inhibitor i proteazës makroglobulinike apolipoprotein A 1 proteinë kyçe për kolagjenazën haptoglobin proteina kyçe që lidh oksiduesit e lirë të hemoglobinës AST ALT GGTP Bilirubina totale Kolesteroli total Gjinia, mosha Lartësia, pesha www. biopradiktive. com
 Biopsia e mëlçisë E drejtuar me ultratinguj Për të marrë rezultate të besueshme histologjike, një mostër e indit të mëlçisë duhet të jetë së paku 10 mm e gjatë dhe të përmbajë të paktën 6 trakte portale.
Biopsia e mëlçisë E drejtuar me ultratinguj Për të marrë rezultate të besueshme histologjike, një mostër e indit të mëlçisë duhet të jetë së paku 10 mm e gjatë dhe të përmbajë të paktën 6 trakte portale.
 Evolucioni i sëmundjeve kronike të mëlçisë Kronizimi 25-50 vjet Përparimi i Stabilizimit Dalja e LC e dekompensuar 5-23% nga 2 në 10 vjet LC e kompensuar përshtatet. pas Feitelson, Lab Invest, 1994 GCKGCKKHGHG Exitus. Viruset Alkooli imun Droga Kancerogjene metabolike Gjenetike… Shërimi i AI 1-7%
Evolucioni i sëmundjeve kronike të mëlçisë Kronizimi 25-50 vjet Përparimi i Stabilizimit Dalja e LC e dekompensuar 5-23% nga 2 në 10 vjet LC e kompensuar përshtatet. pas Feitelson, Lab Invest, 1994 GCKGCKKHGHG Exitus. Viruset Alkooli imun Droga Kancerogjene metabolike Gjenetike… Shërimi i AI 1-7%
 Gotye S.V., Konstantinov B.A., Tsirulnikova O.M. Transplantimi i mëlçisë. Udhëzues për mjekët. - M. : MPB, 2008. - 248 f. Loginov A. S., Blok Yu. E. Hepatiti kronik dhe cirroza e mëlçisë. - M. : Mjekësi, 1987. - 272 f. Podymova S. D. Sëmundjet e mëlçisë. - botimi i 3-të. , i rishikuar dhe shtesë - M. : Mjekësi, 1998. - 704 f. Sherlock S., Dooley D. Sëmundjet e mëlçisë dhe traktit biliar: Prakt. dorë-në - Per. nga anglishtja. / Ed. A. N. Mukhina, Z. G. Aprosina. – M. : Geotar Med. , 1999. - 864 f. Schiff Y.R., Sorrel M.F., Maddrey W.S. Cirroza e mëlçisë dhe komplikimet e saj. Transplantimi i mëlçisë / Per. nga anglishtja. V. Yu. Khalatova; ed. V. T. Ivashkina, S. V. Gotye, Ya. G. Mosyuk, M. V. Maevskoy - M. : GEOTAR-Media, 2012. - 592 f. Kuntz E., Kuntz H-D. hepatologjia. parimet dhe praktikat. - Springer Medizin Verlag Heidelberg, 2006. - 825 f. Sëmundjet e Sherlok të mëlçisë dhe sistemit biliar - botimi i 12-të / Ed. Nga J. S. Dooley, A. S. F. Look, A. K. Burroughs, E. J. Heathcote, WILEY-DLACKWELL, 2011. - 771 f. Encefalopatia hepatike në sëmundjet kronike të mëlçisë: Udhëzues praktike 2014 nga EASL dhe AAS LD. Hepatologjia, 2014. - 61 (3): 642-59.
Gotye S.V., Konstantinov B.A., Tsirulnikova O.M. Transplantimi i mëlçisë. Udhëzues për mjekët. - M. : MPB, 2008. - 248 f. Loginov A. S., Blok Yu. E. Hepatiti kronik dhe cirroza e mëlçisë. - M. : Mjekësi, 1987. - 272 f. Podymova S. D. Sëmundjet e mëlçisë. - botimi i 3-të. , i rishikuar dhe shtesë - M. : Mjekësi, 1998. - 704 f. Sherlock S., Dooley D. Sëmundjet e mëlçisë dhe traktit biliar: Prakt. dorë-në - Per. nga anglishtja. / Ed. A. N. Mukhina, Z. G. Aprosina. – M. : Geotar Med. , 1999. - 864 f. Schiff Y.R., Sorrel M.F., Maddrey W.S. Cirroza e mëlçisë dhe komplikimet e saj. Transplantimi i mëlçisë / Per. nga anglishtja. V. Yu. Khalatova; ed. V. T. Ivashkina, S. V. Gotye, Ya. G. Mosyuk, M. V. Maevskoy - M. : GEOTAR-Media, 2012. - 592 f. Kuntz E., Kuntz H-D. hepatologjia. parimet dhe praktikat. - Springer Medizin Verlag Heidelberg, 2006. - 825 f. Sëmundjet e Sherlok të mëlçisë dhe sistemit biliar - botimi i 12-të / Ed. Nga J. S. Dooley, A. S. F. Look, A. K. Burroughs, E. J. Heathcote, WILEY-DLACKWELL, 2011. - 771 f. Encefalopatia hepatike në sëmundjet kronike të mëlçisë: Udhëzues praktike 2014 nga EASL dhe AAS LD. Hepatologjia, 2014. - 61 (3): 642-59.
 B. A. Runyon. UDHËZIME PRAKTIKE AASLD. Menaxhimi i pacientëve të rritur me ascit për shkak të cirrozës: Një përditësim. Nepatol. 2009; 49:2087-2107. K. F. Murray, R. L. Carithers. Udhëzuesi praktik i AASLD: Vlerësimi i Pacientit për Transplantimin e Mëlçisë. Nepatol. 2005; 41:1-26. G. Garcia-Tsao, A. J. Sanyal, N. D. Grace, W. Carey dhe Komiteti i Udhëzimeve të Praktikave të AASLD, Komiteti i Parametrave të Praktikës i Kolegjit Amerikan të Gastroenterologjisë AASLD. Udhëzimet praktike Parandalimi dhe menaxhimi i variçeve gastroezofageale dhe hemorragjisë variçeale në cirrozë. Nepatol. 2007; 46:922-938. T. D. Boyer 1, Z. J. Haskal. Përditësimi i udhëzimeve praktike të AASLD. Roli i Shuntit Portosistemik Intrahepatik Transjugular (TIPS) në Menaxhimin e Hipertensionit Portal: Përditësim 2009. Nepatol. 2010; 51:1-16. L.D.De. Leve, D.-Ch. Valla, G. Garcia-Tsao. Udhëzimet praktike të AASLD. Çrregullime vaskulare të mëlçisë. Nepatol. 2009; 49: 1729-1764. L. G. de Macêdo 1, E. P. de Almeida Lopes. Sindromi hepatopulmonar: një përditësim Sindromi hepatopulmonar: atualização Universidade Federal de Pernambuco (UFPE), Recife, Pernambuco, Brazil Sao Paulo Med J. 2009; 127:223-230. R. de Franchis. Rishikimi i konsensusit në hipertensionin portal: Raport i seminarit të konsensusit Baveno V mbi metodologjinë e diagnostikimit dhe terapisë në hipertensionin portal. Hepatoli. 2010; 53:762-768. Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53:397-417.
B. A. Runyon. UDHËZIME PRAKTIKE AASLD. Menaxhimi i pacientëve të rritur me ascit për shkak të cirrozës: Një përditësim. Nepatol. 2009; 49:2087-2107. K. F. Murray, R. L. Carithers. Udhëzuesi praktik i AASLD: Vlerësimi i Pacientit për Transplantimin e Mëlçisë. Nepatol. 2005; 41:1-26. G. Garcia-Tsao, A. J. Sanyal, N. D. Grace, W. Carey dhe Komiteti i Udhëzimeve të Praktikave të AASLD, Komiteti i Parametrave të Praktikës i Kolegjit Amerikan të Gastroenterologjisë AASLD. Udhëzimet praktike Parandalimi dhe menaxhimi i variçeve gastroezofageale dhe hemorragjisë variçeale në cirrozë. Nepatol. 2007; 46:922-938. T. D. Boyer 1, Z. J. Haskal. Përditësimi i udhëzimeve praktike të AASLD. Roli i Shuntit Portosistemik Intrahepatik Transjugular (TIPS) në Menaxhimin e Hipertensionit Portal: Përditësim 2009. Nepatol. 2010; 51:1-16. L.D.De. Leve, D.-Ch. Valla, G. Garcia-Tsao. Udhëzimet praktike të AASLD. Çrregullime vaskulare të mëlçisë. Nepatol. 2009; 49: 1729-1764. L. G. de Macêdo 1, E. P. de Almeida Lopes. Sindromi hepatopulmonar: një përditësim Sindromi hepatopulmonar: atualização Universidade Federal de Pernambuco (UFPE), Recife, Pernambuco, Brazil Sao Paulo Med J. 2009; 127:223-230. R. de Franchis. Rishikimi i konsensusit në hipertensionin portal: Raport i seminarit të konsensusit Baveno V mbi metodologjinë e diagnostikimit dhe terapisë në hipertensionin portal. Hepatoli. 2010; 53:762-768. Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53:397-417.
 Asciti Encefalopatia hepatike. KOMPLIKIMET E HIPERTENSIONIT PORTAL TË CIRROZËS SË TË MËLÇISË Komplikime infektive. Splenomegalia Hipersplenizëm. Sindroma hepatorenale Karcinoma hepatocelulare. sindromi hepatopulmonar. Gjakderdhje nga venat me variçe
Asciti Encefalopatia hepatike. KOMPLIKIMET E HIPERTENSIONIT PORTAL TË CIRROZËS SË TË MËLÇISË Komplikime infektive. Splenomegalia Hipersplenizëm. Sindroma hepatorenale Karcinoma hepatocelulare. sindromi hepatopulmonar. Gjakderdhje nga venat me variçe
 Hipertensioni portal (PH) - presion i rritur në pellgun e venës porta (gradienti i portalit - më shumë se 10-12 mm Hg) i shkaktuar nga dëmtimi i qarkullimit të gjakut me origjinë të ndryshme dhe lokalizimi në enët porta, venat hepatike dhe vena kava inferiore Hipertensioni portal është një fenomen, i cili u zhvillua si rezultat i bllokimit të daljes së gjakut përmes sistemit të venës portal te pacientët me cirrozë të mëlçisë A. Mc. jndoe,
Hipertensioni portal (PH) - presion i rritur në pellgun e venës porta (gradienti i portalit - më shumë se 10-12 mm Hg) i shkaktuar nga dëmtimi i qarkullimit të gjakut me origjinë të ndryshme dhe lokalizimi në enët porta, venat hepatike dhe vena kava inferiore Hipertensioni portal është një fenomen, i cili u zhvillua si rezultat i bllokimit të daljes së gjakut përmes sistemit të venës portal te pacientët me cirrozë të mëlçisë A. Mc. jndoe,
 Rrjedha e gjakut dhe presioni në arterien hepatike, venat portale dhe hepatike në PH Vena kava inferiore Vena hepatike Rrjedhja e gjakut 300 ml/min (N - 1500 ml/min) Presioni 4 mm Hg. Art. melçi Arteria hepatike Rrjedhja e gjakut 500 ml/min Presioni 100 mm Hg Art. Vena portale Rrjedha e gjakut 1200 ml/min e lart (N - 1000 ml/min) Presioni 12-40 mmHg Art. (N - 4-6 mm Hg) NO, CO, glukagon, RAAS, endotelin, vazokonstriktorë, endotoksina, citokina ... Gjendja e sistemit kardiovaskular, duke rritur rezistencën e enëve portale dhe hepatike
Rrjedha e gjakut dhe presioni në arterien hepatike, venat portale dhe hepatike në PH Vena kava inferiore Vena hepatike Rrjedhja e gjakut 300 ml/min (N - 1500 ml/min) Presioni 4 mm Hg. Art. melçi Arteria hepatike Rrjedhja e gjakut 500 ml/min Presioni 100 mm Hg Art. Vena portale Rrjedha e gjakut 1200 ml/min e lart (N - 1000 ml/min) Presioni 12-40 mmHg Art. (N - 4-6 mm Hg) NO, CO, glukagon, RAAS, endotelin, vazokonstriktorë, endotoksina, citokina ... Gjendja e sistemit kardiovaskular, duke rritur rezistencën e enëve portale dhe hepatike
 Patogjeneza e PH në cirrozën e mëlçisë Ciroza e mëlçisë Rritja e rezistencës ndaj rrjedhjes së gjakut portal Nyjet e fibrozës mekanike Kolagjenizimi i hapësirës Disse Disfunksioni dinamik endotelial Kolateralet e portalit Rritja e presionit në venën porta Rritja e fluksit të gjakut në venën portale Rritja e fluksit të gjakut në venën portale Rritja e qarkullimit të gjakut në venë portale Rritja e qarkullimit të gjakut në venën portale. qarkullimi RAAS, endotelina, endokannabinoidet, endotoksinat, IL, NO, CO, glukagoni, prostaglandina E 2 ... Vazodilatimi splanknik norma cirroza
Patogjeneza e PH në cirrozën e mëlçisë Ciroza e mëlçisë Rritja e rezistencës ndaj rrjedhjes së gjakut portal Nyjet e fibrozës mekanike Kolagjenizimi i hapësirës Disse Disfunksioni dinamik endotelial Kolateralet e portalit Rritja e presionit në venën porta Rritja e fluksit të gjakut në venën portale Rritja e fluksit të gjakut në venën portale Rritja e qarkullimit të gjakut në venë portale Rritja e qarkullimit të gjakut në venën portale. qarkullimi RAAS, endotelina, endokannabinoidet, endotoksinat, IL, NO, CO, glukagoni, prostaglandina E 2 ... Vazodilatimi splanknik norma cirroza
 Parametrat hemodinamikë që vlerësojnë gjendjen e rrjedhës së gjakut portal të Liverv. hepatica v. portae shpretkë. Presioni venoz hepatik i pykë (ZPVD, N - 5.5 cm ujë. Art.) Presioni portal prej 16-25 cm ujë. Art. 10 mmHg Art.
Parametrat hemodinamikë që vlerësojnë gjendjen e rrjedhës së gjakut portal të Liverv. hepatica v. portae shpretkë. Presioni venoz hepatik i pykë (ZPVD, N - 5.5 cm ujë. Art.) Presioni portal prej 16-25 cm ujë. Art. 10 mmHg Art.
 Algoritmi për diagnostikimin e anamnezës së PG Prania e sëmundjes kronike të mëlçisë Ekografia e organeve të barkut (përcaktimi i diametrit të venave portal dhe shpretkës) Ekzaminimi me ultratinguj - vlerësimi i indekseve të rrjedhës së gjakut portal EGDS - karakteristikat e venave të ezofagut dhe stomakut Biopsia e mëlçisë me shpim - Sqarimi i fazës së SKK-së RVVP me anë të një aparati matës me presion të ulët Metoda angiografike…
Algoritmi për diagnostikimin e anamnezës së PG Prania e sëmundjes kronike të mëlçisë Ekografia e organeve të barkut (përcaktimi i diametrit të venave portal dhe shpretkës) Ekzaminimi me ultratinguj - vlerësimi i indekseve të rrjedhës së gjakut portal EGDS - karakteristikat e venave të ezofagut dhe stomakut Biopsia e mëlçisë me shpim - Sqarimi i fazës së SKK-së RVVP me anë të një aparati matës me presion të ulët Metoda angiografike…
 Shenjat ekografike të hipertensionit portal Një rritje në kalibrin e enëve të sistemit të venës portal (më shumë se 12,5 cm) dhe venës shpretkë (më shumë se 8 mm) Zbulimi i kolateraleve portosistemike Splenomegalia Asciti Sipërfaqja e shpretkës është 183 katrore metra. cm
Shenjat ekografike të hipertensionit portal Një rritje në kalibrin e enëve të sistemit të venës portal (më shumë se 12,5 cm) dhe venës shpretkë (më shumë se 8 mm) Zbulimi i kolateraleve portosistemike Splenomegalia Asciti Sipërfaqja e shpretkës është 183 katrore metra. cm

 Diagnoza e hipertensionit portal ekografia Doppler EGDS kateterizimi i arteriografisë selektive të venave hepatike CT skanim spleno-, hepato-, portomanometrik ose MRI i organeve të barkut De Franchis R. ECPHR i Baveno IV J. Hepatol. 2005; 43:167-176 I rr. venat 2-3 mm II st. venat 3-5 mm III st. venat > 5 mm sipas A. K. Eramishantsev,
Diagnoza e hipertensionit portal ekografia Doppler EGDS kateterizimi i arteriografisë selektive të venave hepatike CT skanim spleno-, hepato-, portomanometrik ose MRI i organeve të barkut De Franchis R. ECPHR i Baveno IV J. Hepatol. 2005; 43:167-176 I rr. venat 2-3 mm II st. venat 3-5 mm III st. venat > 5 mm sipas A. K. Eramishantsev,

 Kolateralet venoze Grupi i parë Në zonën e kalimit të epitelit mbrojtës në absorbues A) kryqëzimi gastroezofageal B) rektumi Grupi i dytë - Sistemi i qarkullimit të fetusit të rikanalizuar A) në ligamentin falciform B) venat kërthizë dhe paraumbilikale Grupi i tretë Kolateralet retroperitoneale që lidhin sistemi portal me venë renale të majtë Grupi i katërt Në zonën e kalimit të peritoneumit nga organet e barkut në indet retroperitoneale A) duodeni B) koloni ascendent dhe zbritës, koloni sigmoid C) shpretka D) mëlçia Zhvillimi i kolateraleve në përshkruhet venat pulmonare
Kolateralet venoze Grupi i parë Në zonën e kalimit të epitelit mbrojtës në absorbues A) kryqëzimi gastroezofageal B) rektumi Grupi i dytë - Sistemi i qarkullimit të fetusit të rikanalizuar A) në ligamentin falciform B) venat kërthizë dhe paraumbilikale Grupi i tretë Kolateralet retroperitoneale që lidhin sistemi portal me venë renale të majtë Grupi i katërt Në zonën e kalimit të peritoneumit nga organet e barkut në indet retroperitoneale A) duodeni B) koloni ascendent dhe zbritës, koloni sigmoid C) shpretka D) mëlçia Zhvillimi i kolateraleve në përshkruhet venat pulmonare
 1. Venat varikoze të ezofagut (EVV) Frekuenca e zbulimit në pacientët me cirrozë të mëlçisë 25-80% Gjakderdhja nga EVV zhvillohet në 50% të rasteve 2. Variçet e stomakut Frekuenca e zbulimit në pacientët me cirrozë të mëlçisë. 6-78% Gjakderdhja nga venat me variçe në stomak është 20-30% e të gjitha gjakderdhjeve. Frekuenca e gjakderdhjes PHG zhvillohet pothuajse në 100% të rasteve Burimet kryesore të gjakderdhjes De Franchis R. ECPHR e Baveno IV J. Hepatol. 2005; 43:167-
1. Venat varikoze të ezofagut (EVV) Frekuenca e zbulimit në pacientët me cirrozë të mëlçisë 25-80% Gjakderdhja nga EVV zhvillohet në 50% të rasteve 2. Variçet e stomakut Frekuenca e zbulimit në pacientët me cirrozë të mëlçisë. 6-78% Gjakderdhja nga venat me variçe në stomak është 20-30% e të gjitha gjakderdhjeve. Frekuenca e gjakderdhjes PHG zhvillohet pothuajse në 100% të rasteve Burimet kryesore të gjakderdhjes De Franchis R. ECPHR e Baveno IV J. Hepatol. 2005; 43:167-
 Klasifikimi endoskopik i gastropatisë portale - PGP (NIEC, 1997) I rr. - model mozaik i mukozës rozë II rr. - prania e njollave të kuqe (formacione vaskulare submukoze me ngjyrë të kuqe) III rr. - prania e njollave vishnje (formacione vaskulare submukoze me prani hemorragjish) IV st. - prania e njollave të zeza PGP - ndryshime në mukozën e stomakut në pacientët me cirrozë, të manifestuara nga formimi i tepërt i anastomozave midis enëve të mukozës gastrike dhe shtresës muskulore në mungesë të manifestimeve makroskopike të inflamacionit të mukozës së stomakut.
Klasifikimi endoskopik i gastropatisë portale - PGP (NIEC, 1997) I rr. - model mozaik i mukozës rozë II rr. - prania e njollave të kuqe (formacione vaskulare submukoze me ngjyrë të kuqe) III rr. - prania e njollave vishnje (formacione vaskulare submukoze me prani hemorragjish) IV st. - prania e njollave të zeza PGP - ndryshime në mukozën e stomakut në pacientët me cirrozë, të manifestuara nga formimi i tepërt i anastomozave midis enëve të mukozës gastrike dhe shtresës muskulore në mungesë të manifestimeve makroskopike të inflamacionit të mukozës së stomakut.
 I. O. Kovyazina, TsNIIG, 2010 Grade IV HPP - njolla të zeza-kafe me formë të çrregullt njolla të sheshta me ngjyrë të zezë ose kafe, të cilat nuk drejtohen kur stomaku është i fryrë me ajër, të shkaktuara nga hemorragjitë intramukozale
I. O. Kovyazina, TsNIIG, 2010 Grade IV HPP - njolla të zeza-kafe me formë të çrregullt njolla të sheshta me ngjyrë të zezë ose kafe, të cilat nuk drejtohen kur stomaku është i fryrë me ajër, të shkaktuara nga hemorragjitë intramukozale
 Patogjeneza e gastropatisë hipertensive portal është një shkelje e rrjedhës së gjakut në sistemin portal me formimin e lidhjeve arteriovenoze, shfaqjen e hipoksisë së mukozës së zonës gastroduodenale, një rritje të përmbajtjes së histaminës dhe gastrinës në gjak, një rënie në inaktivizimi i histaminës dhe gastrinës në mëlçi, çrregullime të formimit të mukusit gastrik, ulje e sekretimit të bikarbonateve nga pankreasi, prania e H. pylori
Patogjeneza e gastropatisë hipertensive portal është një shkelje e rrjedhës së gjakut në sistemin portal me formimin e lidhjeve arteriovenoze, shfaqjen e hipoksisë së mukozës së zonës gastroduodenale, një rritje të përmbajtjes së histaminës dhe gastrinës në gjak, një rënie në inaktivizimi i histaminës dhe gastrinës në mëlçi, çrregullime të formimit të mukusit gastrik, ulje e sekretimit të bikarbonateve nga pankreasi, prania e H. pylori
 Endoskopia me kapsulë e CE është një procedurë për ekzaminimin e një pacienti duke përdorur një video kapsulë endoskopike, d.m.th. një videokamerë të integruar në kapsulë, e kombinuar me një transmetues të sinjalit video. Në procesin e kalimit nëpër traktin gastrointestinal, kapsula merr disa dhjetëra mijëra të imazheve brenda disa orëve, të cilat transmetohen në antenat e vendosura në trupin e pacientit, dhe regjistrohen në memorien e pajisjes marrëse. Energjia mund të furnizohet ose nga bateria e integruar ose me valë nga një burim i jashtëm.
Endoskopia me kapsulë e CE është një procedurë për ekzaminimin e një pacienti duke përdorur një video kapsulë endoskopike, d.m.th. një videokamerë të integruar në kapsulë, e kombinuar me një transmetues të sinjalit video. Në procesin e kalimit nëpër traktin gastrointestinal, kapsula merr disa dhjetëra mijëra të imazheve brenda disa orëve, të cilat transmetohen në antenat e vendosura në trupin e pacientit, dhe regjistrohen në memorien e pajisjes marrëse. Energjia mund të furnizohet ose nga bateria e integruar ose me valë nga një burim i jashtëm.
 Ndryshimet vaskulare në zorrën e hollë Pacienti I. Diagnoza klinike: cirrozë e mëlçisë e etiologjisë alkoolike, aktivitet i moderuar. Klasa A (5 pikë) Child-Tucotte-Pugh. Hipertensioni portal: VRVP III rr. , zgjerimi i venave portal dhe shpretke. Mbajtur gjakderdhje nga RVV (janar 2009). I. O. Kovyazina, TsNIIG,
Ndryshimet vaskulare në zorrën e hollë Pacienti I. Diagnoza klinike: cirrozë e mëlçisë e etiologjisë alkoolike, aktivitet i moderuar. Klasa A (5 pikë) Child-Tucotte-Pugh. Hipertensioni portal: VRVP III rr. , zgjerimi i venave portal dhe shpretke. Mbajtur gjakderdhje nga RVV (janar 2009). I. O. Kovyazina, TsNIIG,

 Qëllimet e trajtimit të PH 1. Eliminimi i shkakut të hipertensionit portal 2. Reduktimi i presionit në sistemin e venës portal 3. Parandalimi i gjakderdhjes nga VRV
Qëllimet e trajtimit të PH 1. Eliminimi i shkakut të hipertensionit portal 2. Reduktimi i presionit në sistemin e venës portal 3. Parandalimi i gjakderdhjes nga VRV
 Unë rr. venat 2-3 mm II st. venat 3-5 mm III st. venat > 5 mm. Mënyrat për të reduktuar presionin portal (parandalimi parësor dhe sekondar, per os)) b-bllokuesit jo selektivë propranolol (20 mg, maksimumi 320 mg / ditë) nadolol (40 mg, max 160 mg / ditë) jo selektiv b- dhe a 1-bllokues karvedilol (6, 25 mg, max 50 mg/ditë) izosorbid mononitrat (10-20 mg, max 20-40 mg) Bosch J. et al. Hepatoli. 2008; 1: 68-92 HR - 55-60 bpm EGD çdo 2-3 vjet Në mënyrë profilaktike nga goja: norfloxacin 400 mg ciprofloxacin 500 mg
Unë rr. venat 2-3 mm II st. venat 3-5 mm III st. venat > 5 mm. Mënyrat për të reduktuar presionin portal (parandalimi parësor dhe sekondar, per os)) b-bllokuesit jo selektivë propranolol (20 mg, maksimumi 320 mg / ditë) nadolol (40 mg, max 160 mg / ditë) jo selektiv b- dhe a 1-bllokues karvedilol (6, 25 mg, max 50 mg/ditë) izosorbid mononitrat (10-20 mg, max 20-40 mg) Bosch J. et al. Hepatoli. 2008; 1: 68-92 HR - 55-60 bpm EGD çdo 2-3 vjet Në mënyrë profilaktike nga goja: norfloxacin 400 mg ciprofloxacin 500 mg
 Mënyrat për të reduktuar presionin portal (me gjakderdhje aktive për 2-5 ditë, i.v.) vazopresina (0,4 U/min s.c.) + nitroglicerinë 20 mg i.v.) terlipressin 2 mg/4 orë për 24-48 orët e para, pastaj - 1 mg/ 4 orë; min. - 0,5 mg / 4 orë në Federatën Ruse - Remestip (Terlipressin), Ferning-Leciva, Republika Çeke: 1 mg çdo 4-6 orë për 3-5 ditë, pastaj brenda 1-2 ditësh pas ndërprerjes. gjakderdhje) midodrinë 2,5-7,5 mg (maksimumi 12,5 mg) (agonist α-adrenergjik) somatostatin 250/ditë, pastaj 250-500 mg/ditë Bosch J. et al. J. Hepatol 2008; 1: 68-92 ANTIBIOTIKE PROFILAKTIKE (7 dite) ceftriaxone 1 g/dite ciprofloxacin 500 mg/12 ore
Mënyrat për të reduktuar presionin portal (me gjakderdhje aktive për 2-5 ditë, i.v.) vazopresina (0,4 U/min s.c.) + nitroglicerinë 20 mg i.v.) terlipressin 2 mg/4 orë për 24-48 orët e para, pastaj - 1 mg/ 4 orë; min. - 0,5 mg / 4 orë në Federatën Ruse - Remestip (Terlipressin), Ferning-Leciva, Republika Çeke: 1 mg çdo 4-6 orë për 3-5 ditë, pastaj brenda 1-2 ditësh pas ndërprerjes. gjakderdhje) midodrinë 2,5-7,5 mg (maksimumi 12,5 mg) (agonist α-adrenergjik) somatostatin 250/ditë, pastaj 250-500 mg/ditë Bosch J. et al. J. Hepatol 2008; 1: 68-92 ANTIBIOTIKE PROFILAKTIKE (7 dite) ceftriaxone 1 g/dite ciprofloxacin 500 mg/12 ore
 Remestip (Terlipressin), Ferning-Leciva, Republika Çeke: 1 mg çdo 4-6 orë për 3-5 ditë, pastaj për 1-2 ditë pas ndalimit të gjakderdhjes. Terapia konservative për gjakderdhjen e ezofagut
Remestip (Terlipressin), Ferning-Leciva, Republika Çeke: 1 mg çdo 4-6 orë për 3-5 ditë, pastaj për 1-2 ditë pas ndalimit të gjakderdhjes. Terapia konservative për gjakderdhjen e ezofagut
 sonda obturatore Mënyra moderne hemostaza në gjakderdhje nga ezofagu dhe stomaku VRV Terapi medikamentoze Lidhja endoskopike Skleroterapi? T I P S, bypass Transplanti i mëlçisë Pranga ezofagut Pranga gastrike
sonda obturatore Mënyra moderne hemostaza në gjakderdhje nga ezofagu dhe stomaku VRV Terapi medikamentoze Lidhja endoskopike Skleroterapi? T I P S, bypass Transplanti i mëlçisë Pranga ezofagut Pranga gastrike

 Vdekshmëria nga gjakderdhja nga venat me variçe në cirrozë të mëlçisë është rreth 40%; vdekshmëria brenda 2 viteve - 60% Prognoza përcaktohet nga ashpërsia e insuficiencës hepatoqelizore Triada e shenjave negative verdhëza asciti encefalopatia shoqërohet me 80% vdekshmëri
Vdekshmëria nga gjakderdhja nga venat me variçe në cirrozë të mëlçisë është rreth 40%; vdekshmëria brenda 2 viteve - 60% Prognoza përcaktohet nga ashpërsia e insuficiencës hepatoqelizore Triada e shenjave negative verdhëza asciti encefalopatia shoqërohet me 80% vdekshmëri
 Splenomegalia vërehet në të gjitha sëmundjet e mëlçisë të shoqëruara me hipertension portal. Rritja e fluksit të gjakut arterial splenik në numrin e arterio-portaleve. shunts stagnimi dhe bollëku i shpretkës përhapja e lidhjeve. hiperplazia indore e sistemit retikulohistiocitar rriti presionin mbi 30 cm aq. Art. (N - 16-25) Splenomegalia në hipertensionin portal shoqërohet me pancitopeni në gjakun periferik ("hipersplenizmi" sekondar) sekuestrimi i depozitimit të qelizave të gjakut
Splenomegalia vërehet në të gjitha sëmundjet e mëlçisë të shoqëruara me hipertension portal. Rritja e fluksit të gjakut arterial splenik në numrin e arterio-portaleve. shunts stagnimi dhe bollëku i shpretkës përhapja e lidhjeve. hiperplazia indore e sistemit retikulohistiocitar rriti presionin mbi 30 cm aq. Art. (N - 16-25) Splenomegalia në hipertensionin portal shoqërohet me pancitopeni në gjakun periferik ("hipersplenizmi" sekondar) sekuestrimi i depozitimit të qelizave të gjakut
 Hipersplenizmi - forcimi dhe çoroditja e funksionit të shpretkës për të hequr qelizat e shkatërruara të gjakut - Rritja e fagocitozës në pulpën e shpretkës - Rritja e prodhimit të antitrupave ndaj elementeve të formuara nga shpretka 1 - trombocitopeni 2 - leukopeni me neutropeni dhe limfopeni33
Hipersplenizmi - forcimi dhe çoroditja e funksionit të shpretkës për të hequr qelizat e shkatërruara të gjakut - Rritja e fagocitozës në pulpën e shpretkës - Rritja e prodhimit të antitrupave ndaj elementeve të formuara nga shpretka 1 - trombocitopeni 2 - leukopeni me neutropeni dhe limfopeni33
 Vlerësimi i shkallës së insuficiencës hepatoqelizore sipas shkallëve tradicionale (Child-Tucotte-Pugh) dhe të përmirësuara 1 pikë (A) Kriteret 2 pikë (B) 3 pikë (C) 2 mm (1 pikë) 6-7 7-9 3- 4 mm (2 pikë) 8-11 10 Nga 5 mm (3 pikë) Nga 12 А В С Khazanov A. I., Nekrasova N. N.,
Vlerësimi i shkallës së insuficiencës hepatoqelizore sipas shkallëve tradicionale (Child-Tucotte-Pugh) dhe të përmirësuara 1 pikë (A) Kriteret 2 pikë (B) 3 pikë (C) 2 mm (1 pikë) 6-7 7-9 3- 4 mm (2 pikë) 8-11 10 Nga 5 mm (3 pikë) Nga 12 А В С Khazanov A. I., Nekrasova N. N.,
 Fazat e CP dhe parashikimi i vdekshmërisë brenda 1 viti 1 lugë gjelle. - CP e kompensuar, pa RVVP (1%) 2 lugë gjelle. - CP e kompensuar me praninë e RVVP (4%) 3 lugë gjelle. - cirroza e dekompensuar me prani asciti (20%) 4 lugë gjelle. - cirrozë e dekompensuar me gjakderdhje nga RVVP (57%) 5 lugë gjelle. - cirroza me prani komplikacionesh infektive dhe zhvillim insuficience renale (67%) Fede G. et al. J Hepatol. 2012; 56 (4): 810-818.
Fazat e CP dhe parashikimi i vdekshmërisë brenda 1 viti 1 lugë gjelle. - CP e kompensuar, pa RVVP (1%) 2 lugë gjelle. - CP e kompensuar me praninë e RVVP (4%) 3 lugë gjelle. - cirroza e dekompensuar me prani asciti (20%) 4 lugë gjelle. - cirrozë e dekompensuar me gjakderdhje nga RVVP (57%) 5 lugë gjelle. - cirroza me prani komplikacionesh infektive dhe zhvillim insuficience renale (67%) Fede G. et al. J Hepatol. 2012; 56 (4): 810-818.

 Valetudo mala corpus, parim jo i gjallë Sëmundja gris trupin, jo shpirtin Seneca L. A. (3-65) Mens sana in corpore sano Në një trup të shëndetshëm - një mendje të shëndoshë Juvenal D. Yu. (61-127)
Valetudo mala corpus, parim jo i gjallë Sëmundja gris trupin, jo shpirtin Seneca L. A. (3-65) Mens sana in corpore sano Në një trup të shëndetshëm - një mendje të shëndoshë Juvenal D. Yu. (61-127)
 1. Aftësi për të shërbyer 2. Aftësi për të lëvizur 3. Aftësi për t'u orientuar 4. Aftësi për të komunikuar 5. Kontroll mbi sjelljen e dikujt 6. Aftësi për të mësuar 7. Aftësi për të punuar. Cilësia e jetës së pacientëve me sëmundje kronike të mëlçisë përcaktohet jo vetëm nga shkalla e dëmtimit të mëlçisë, por edhe nga komponentët neuropsikikë dhe somatikë.
1. Aftësi për të shërbyer 2. Aftësi për të lëvizur 3. Aftësi për t'u orientuar 4. Aftësi për të komunikuar 5. Kontroll mbi sjelljen e dikujt 6. Aftësi për të mësuar 7. Aftësi për të punuar. Cilësia e jetës së pacientëve me sëmundje kronike të mëlçisë përcaktohet jo vetëm nga shkalla e dëmtimit të mëlçisë, por edhe nga komponentët neuropsikikë dhe somatikë.

 Encefalopatia hepatike (HE) është një spektër i ndryshimeve potencialisht të kthyeshme në funksionin psikomotor, intelektual, emocional dhe të sjelljes të trurit për shkak të çrregullimeve metabolike që zhvillohen me pamjaftueshmëri hepatoqelizore dhe/ose shuntim portosistemik të gjakut.
Encefalopatia hepatike (HE) është një spektër i ndryshimeve potencialisht të kthyeshme në funksionin psikomotor, intelektual, emocional dhe të sjelljes të trurit për shkak të çrregullimeve metabolike që zhvillohen me pamjaftueshmëri hepatoqelizore dhe/ose shuntim portosistemik të gjakut.
 Klasifikimi i Fazave të PE A, B, C A - PE i shoqëruar me dështim akut të mëlçisë B - PE i shoqëruar me shuntim portosistemik të gjakut në mungesë të sëmundjes së mëlçisë C - PE i shoqëruar me cirrozë të mëlçisë, hipertension portal dhe shuntim portosistemik të kategorisë K të gjakut (sipas kohëzgjatjes dhe karakteristikave të manifestimeve klinike) nënkategoritë episodike persistente (kronike) minimale (latente, nënklinike) spontane, progresive, rekurente të lehta, të rënda, të varura nga trajtimi Ferenci P. et al. Konsensusi: 11th WCG, Vjenë, 1998 Hepatol. 2002; 35:716-721.
Klasifikimi i Fazave të PE A, B, C A - PE i shoqëruar me dështim akut të mëlçisë B - PE i shoqëruar me shuntim portosistemik të gjakut në mungesë të sëmundjes së mëlçisë C - PE i shoqëruar me cirrozë të mëlçisë, hipertension portal dhe shuntim portosistemik të kategorisë K të gjakut (sipas kohëzgjatjes dhe karakteristikave të manifestimeve klinike) nënkategoritë episodike persistente (kronike) minimale (latente, nënklinike) spontane, progresive, rekurente të lehta, të rënda, të varura nga trajtimi Ferenci P. et al. Konsensusi: 11th WCG, Vjenë, 1998 Hepatol. 2002; 35:716-721.


 Mëlçi Deaminimi i aminoacideve. Shkëmbimi i azotit dhe amoniakut Cikli i ornitinës: mëlçia. Proteina dhe substrate të tjera ushqimore që përmbajnë azot Formimi i amoniakut Veshkat. Zorra e trashë Muskujt e zorrës së hollë Hipokalemia, alkaloza Ekskretimi në formën e NH 4 + me urinë dhe jashtëqitje. Ekskretimi në gjendje të gaztë përmes mushkërive zbërthimi i glutaminës. Hidroliza e proteinave dhe uresë nga bakteret ureazo (+) Amoniaku Formimi i glutaminës: mëlçia, muskujt, astrocitet. Neutralizimi i amoniakut 20-30% 10% 5% 5-10% 20% 80% 50-60%
Mëlçi Deaminimi i aminoacideve. Shkëmbimi i azotit dhe amoniakut Cikli i ornitinës: mëlçia. Proteina dhe substrate të tjera ushqimore që përmbajnë azot Formimi i amoniakut Veshkat. Zorra e trashë Muskujt e zorrës së hollë Hipokalemia, alkaloza Ekskretimi në formën e NH 4 + me urinë dhe jashtëqitje. Ekskretimi në gjendje të gaztë përmes mushkërive zbërthimi i glutaminës. Hidroliza e proteinave dhe uresë nga bakteret ureazo (+) Amoniaku Formimi i glutaminës: mëlçia, muskujt, astrocitet. Neutralizimi i amoniakut 20-30% 10% 5% 5-10% 20% 80% 50-60%
 µmol/h·g Aktiviteti i enzimave të përfshira në neutralizimin e amoniakut Hassinger D. et al. klin. Wochenschr. 1990; 68: 175-182 Kaiser S., Gerok W., Hassinger D. Eur. J.Clin. Investoj. , 1988; 18:535-
µmol/h·g Aktiviteti i enzimave të përfshira në neutralizimin e amoniakut Hassinger D. et al. klin. Wochenschr. 1990; 68: 175-182 Kaiser S., Gerok W., Hassinger D. Eur. J.Clin. Investoj. , 1988; 18:535-
 Përmbajtja e amoniakut në gjakun venoz në pacientët me sëmundje kronike të mëlçisë (TsNIIG, 2006)) * f.<0, 01 N 17- 80 мкмоль/л *
Përmbajtja e amoniakut në gjakun venoz në pacientët me sëmundje kronike të mëlçisë (TsNIIG, 2006)) * f.<0, 01 N 17- 80 мкмоль/л *
 Çekuilibri i aminoacideve në sëmundjet kronike të mëlçisë CF = CF - Koeficienti Fisher (N 3, 0 - 4, 5) fenilalaninë + tirozinë + triptofan valinë + leucinë + izoleucinë Aminoacidet aromatike. Aminoacidet me zinxhir të degëzuar
Çekuilibri i aminoacideve në sëmundjet kronike të mëlçisë CF = CF - Koeficienti Fisher (N 3, 0 - 4, 5) fenilalaninë + tirozinë + triptofan valinë + leucinë + izoleucinë Aminoacidet aromatike. Aminoacidet me zinxhir të degëzuar

 Komplikimet më të shpeshta infektive (%) të cirrozës së mëlçisë (n=248) Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013 peritoniti
Komplikimet më të shpeshta infektive (%) të cirrozës së mëlçisë (n=248) Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013 peritoniti
 Faktorët shtesë endogjenë PE Produktet e hidrolizës bakteriale në zorrën e trashë M ercaptans (metanetiol, dimetil sulfid, dimetil disulfid) - aminoacide që përmbajnë squfur - metioninë, cisteinë, cistinë ("fetor hepaticus") Fenolet (derivate të aminoaninës, p. acidet dhe metabolitët e tyre Acidet yndyrore me zinxhir të shkurtër dhe të mesëm – yndyrna dietike Acidi gama-aminobutirik (GABA) Serotonin, glutamat/glutamine, benzodiazepina endogjene Mikroushqyese (mangan i lartë, mangësi zinku…)
Faktorët shtesë endogjenë PE Produktet e hidrolizës bakteriale në zorrën e trashë M ercaptans (metanetiol, dimetil sulfid, dimetil disulfid) - aminoacide që përmbajnë squfur - metioninë, cisteinë, cistinë ("fetor hepaticus") Fenolet (derivate të aminoaninës, p. acidet dhe metabolitët e tyre Acidet yndyrore me zinxhir të shkurtër dhe të mesëm – yndyrna dietike Acidi gama-aminobutirik (GABA) Serotonin, glutamat/glutamine, benzodiazepina endogjene Mikroushqyese (mangan i lartë, mangësi zinku…)
 Mungesa e zinkut (metoda kolorimetrike) në pacientët me cirrozë alkoolike të mëlçisë Mungesa e zinkut (1.8-9.0 mmol/l) 60% 20% Niveli i zinkut i pandryshuar 10-16 mmol/l Shaposhnikova N. A. et al.,
Mungesa e zinkut (metoda kolorimetrike) në pacientët me cirrozë alkoolike të mëlçisë Mungesa e zinkut (1.8-9.0 mmol/l) 60% 20% Niveli i zinkut i pandryshuar 10-16 mmol/l Shaposhnikova N. A. et al.,
 T. H. Tranah et al. Sëmundja klinike e mëlçisë, vëll 5, nr 3, mars 2015 Mekanizmat patofiziologjikë të PE astroglia
T. H. Tranah et al. Sëmundja klinike e mëlçisë, vëll 5, nr 3, mars 2015 Mekanizmat patofiziologjikë të PE astroglia
 Çrregullime të metabolizmit të energjisë cerebrale Çekuilibri i aminoacideve Çrregullime të neurotransmetimit SIBO, infeksione, reagimi inflamator sistemik, citokina, stresi oksidativ, hiponatremia, etj.
Çrregullime të metabolizmit të energjisë cerebrale Çekuilibri i aminoacideve Çrregullime të neurotransmetimit SIBO, infeksione, reagimi inflamator sistemik, citokina, stresi oksidativ, hiponatremia, etj.
 Manifestimet klinike të PE Ulja e përshtatjes sociale Ulje e perceptimit vizual Ulje e kujtesës, vëmendjes Ulje e performancës së aftësive profesionale Ulje e shpejtësisë së reagimit Humbje e interesit për vlerat personale të rëndësishme më parë Ndryshime në humor (irritueshmëri) Çrregullime të gjumit Çrregullime neuromuskulare periudha e gjumit zgjime të shpeshta gjatë makthit përgjumje gjatë ditës (inversioni i gjumit)
Manifestimet klinike të PE Ulja e përshtatjes sociale Ulje e perceptimit vizual Ulje e kujtesës, vëmendjes Ulje e performancës së aftësive profesionale Ulje e shpejtësisë së reagimit Humbje e interesit për vlerat personale të rëndësishme më parë Ndryshime në humor (irritueshmëri) Çrregullime të gjumit Çrregullime neuromuskulare periudha e gjumit zgjime të shpeshta gjatë makthit përgjumje gjatë ditës (inversioni i gjumit)
 Fazat e encefalopatisë hepatike (ad. sipas Conn H. O., 2002) Stadi i PE Gjendja e ndërgjegjes Sjellja inteligjente Çrregullime neuromuskulare 0 (MPE) Asnjë ndryshim Klinikisht nuk u zbulua I (i lehtë) Çrregullim i ritmit të gjumit: përgjumje e ditës, pagjumësi vëmendje gjatë natës përqendrimi, koha e reagimit Personaliteti i theksuar. Neurasthenia, euforia, depresioni, biseda, nervozizmi Shkelje e aftësive të shkëlqyera motorike, ndryshim në shkrimin e dorës. Dridhje në shkallë të vogël II (mesatare) Letargji Mungesa e ndjenjës së kohës, amnezi, numërim i dëmtuar Ndryshimet e personalitetit. Frika, apatia, mungesa e frenimit Asterixis. Fjalimi i paqartë. Hiporefleksia, mpirje, ataksi III (i rëndë) Përgjumje, çorientim në hapësirë dhe kohë Pamundësi për të numëruar sjellje të papërshtatshme, inat, paranoja Hiperrefleksia, nistagmus, reflekse jonormale, spasticitet IV (koma) Humbje e vetëdijes dhe përgjigje dhimbjeje Pa funksion Humbje funksioni, A toni i humbjes
Fazat e encefalopatisë hepatike (ad. sipas Conn H. O., 2002) Stadi i PE Gjendja e ndërgjegjes Sjellja inteligjente Çrregullime neuromuskulare 0 (MPE) Asnjë ndryshim Klinikisht nuk u zbulua I (i lehtë) Çrregullim i ritmit të gjumit: përgjumje e ditës, pagjumësi vëmendje gjatë natës përqendrimi, koha e reagimit Personaliteti i theksuar. Neurasthenia, euforia, depresioni, biseda, nervozizmi Shkelje e aftësive të shkëlqyera motorike, ndryshim në shkrimin e dorës. Dridhje në shkallë të vogël II (mesatare) Letargji Mungesa e ndjenjës së kohës, amnezi, numërim i dëmtuar Ndryshimet e personalitetit. Frika, apatia, mungesa e frenimit Asterixis. Fjalimi i paqartë. Hiporefleksia, mpirje, ataksi III (i rëndë) Përgjumje, çorientim në hapësirë dhe kohë Pamundësi për të numëruar sjellje të papërshtatshme, inat, paranoja Hiperrefleksia, nistagmus, reflekse jonormale, spasticitet IV (koma) Humbje e vetëdijes dhe përgjigje dhimbjeje Pa funksion Humbje funksioni, A toni i humbjes
 Kriteret e gjendjes së ndërgjegjes (West Haven) Klasa 0 Nuk ka ndryshim të dallueshëm Klasa 1 Humbje e parëndësishme e vëmendjes Euforia ose ankthi Ulje e vëmendjes Humbje e numërimit (shtim) Klasa 2 Letargji ose apati Çorientim minimal në kohë ose hapësirë Ndryshime delikate të personalitetit Sjellje e papërshtatshme numërim ) Klasa 3 Përgjumje deri në një gjysmë trullosje me një përgjigje të ruajtur ndaj stimujve verbalë Konfuzion i vetëdijes Çorientim i rëndësishëm në kohë ose hapësirë Klasa 4 Koma 1-IV (sipas Glasgow - hapja e syve, të folurit, lëvizjet)
Kriteret e gjendjes së ndërgjegjes (West Haven) Klasa 0 Nuk ka ndryshim të dallueshëm Klasa 1 Humbje e parëndësishme e vëmendjes Euforia ose ankthi Ulje e vëmendjes Humbje e numërimit (shtim) Klasa 2 Letargji ose apati Çorientim minimal në kohë ose hapësirë Ndryshime delikate të personalitetit Sjellje e papërshtatshme numërim ) Klasa 3 Përgjumje deri në një gjysmë trullosje me një përgjigje të ruajtur ndaj stimujve verbalë Konfuzion i vetëdijes Çorientim i rëndësishëm në kohë ose hapësirë Klasa 4 Koma 1-IV (sipas Glasgow - hapja e syve, të folurit, lëvizjet)
 Spektri i formave klinike të PE në pacientët me cirrozë PE klinikisht e theksuar e fazave I-IV 25-35% Manifestimet minimale 40-60% Mungojnë shenjat e PE dhe MPE 15-25% Dëmtime të vogla në sferën njohëse Ulje e shpejtësisë së reaksionet psikomotore Ulja e shpejtësisë së reaksioneve vizuale Ulja e aftësisë për të përqendruar vëmendjen dhe kujtesën afatshkurtër MPEU 75% e pacientëve me cirrozë me MPE kanë një predispozitë për zhvillimin e formave manifestuese, tregues më të keq të cilësisë së jetës dhe mbijetesës. MPE ndikon në aftësinë për të drejtuar një makinë. Ka vlerë parashikuese
Spektri i formave klinike të PE në pacientët me cirrozë PE klinikisht e theksuar e fazave I-IV 25-35% Manifestimet minimale 40-60% Mungojnë shenjat e PE dhe MPE 15-25% Dëmtime të vogla në sferën njohëse Ulje e shpejtësisë së reaksionet psikomotore Ulja e shpejtësisë së reaksioneve vizuale Ulja e aftësisë për të përqendruar vëmendjen dhe kujtesën afatshkurtër MPEU 75% e pacientëve me cirrozë me MPE kanë një predispozitë për zhvillimin e formave manifestuese, tregues më të keq të cilësisë së jetës dhe mbijetesës. MPE ndikon në aftësinë për të drejtuar një makinë. Ka vlerë parashikuese
 Mundësia e zhvillimit të P E I-IVst. , %102030405060708090100 0 Vitet e ndjekjes 1 2 30 5% 10% MPE bazë -15% 20% 58% MPE bazë + Parashikimi në prani të encefalopatisë hepatike minimale
Mundësia e zhvillimit të P E I-IVst. , %102030405060708090100 0 Vitet e ndjekjes 1 2 30 5% 10% MPE bazë -15% 20% 58% MPE bazë + Parashikimi në prani të encefalopatisë hepatike minimale
 Testi i lidhjes së numrave Koha e ekzekutimit, sek. Stadi i encefalopatisë 150 IV PE III rr. (kronike, e shkaktuar nga faktorë provokues - infeksion, st. i rëndë) Vlerësimi i aktivitetit pamor-hapësinor
Testi i lidhjes së numrave Koha e ekzekutimit, sek. Stadi i encefalopatisë 150 IV PE III rr. (kronike, e shkaktuar nga faktorë provokues - infeksion, st. i rëndë) Vlerësimi i aktivitetit pamor-hapësinor
 Numri i testit - simboli Testi i linjës Vlerësimi i aktivitetit vizu-hapësinor Vlerësimi i shpejtësisë dhe saktësisë së aftësive motorike
Numri i testit - simboli Testi i linjës Vlerësimi i aktivitetit vizu-hapësinor Vlerësimi i shpejtësisë dhe saktësisë së aftësive motorike
 Elektroencefalografia në pacientët me encefalopati hepatike: ngadalësim -, pamje -, - ritëm
Elektroencefalografia në pacientët me encefalopati hepatike: ngadalësim -, pamje -, - ritëm
 60% 25% 15% Testimi psikometrik (përfshirë EEG) për aftësinë e drejtimit të makinës Jo i përshtatshëm. Schomerus H. i kufizuar i pakufizuar, Hamster W., Blunck H. et al. Encefalopatia latente portosistemike. I: Natyra e defekteve funksionale cerebrale dhe efekti i tyre në aftësinë për të vozitur. Gërmoni. Dis. shkenca. , 1981. CPU alc. – 15 CPU jo alc. – 15 HP – 15 Min. rev. EEG - 10 Shkelje e koordinimit të stimujve pamor, dëgjimor dhe vestibular Shkelje e vëmendjes, funksioneve psikomotore dhe kujtesës së punës
60% 25% 15% Testimi psikometrik (përfshirë EEG) për aftësinë e drejtimit të makinës Jo i përshtatshëm. Schomerus H. i kufizuar i pakufizuar, Hamster W., Blunck H. et al. Encefalopatia latente portosistemike. I: Natyra e defekteve funksionale cerebrale dhe efekti i tyre në aftësinë për të vozitur. Gërmoni. Dis. shkenca. , 1981. CPU alc. – 15 CPU jo alc. – 15 HP – 15 Min. rev. EEG - 10 Shkelje e koordinimit të stimujve pamor, dëgjimor dhe vestibular Shkelje e vëmendjes, funksioneve psikomotore dhe kujtesës së punës
 profili i ndikimit të sëmundjes në aktivitetin ditor 25 20 15 10 5С vlerat mesatare të indeksit Ankthi Emocionet Komunikimi Aktiviteti motorik Lëvizshmëria Vetëkujdesi Gjumi dhe pushimi Punë Aktivitetet shtëpiake Argëtim Ushqyerja Përshtatja sociale Kontrolli Encefalopati - MPE: përshtat. sipas M. Groeneweg et al. , 1998,
profili i ndikimit të sëmundjes në aktivitetin ditor 25 20 15 10 5С vlerat mesatare të indeksit Ankthi Emocionet Komunikimi Aktiviteti motorik Lëvizshmëria Vetëkujdesi Gjumi dhe pushimi Punë Aktivitetet shtëpiake Argëtim Ushqyerja Përshtatja sociale Kontrolli Encefalopati - MPE: përshtat. sipas M. Groeneweg et al. , 1998,
 Probabiliteti i vdekjes në rast të manifestimit të PE 102030405060708090100
Probabiliteti i vdekjes në rast të manifestimit të PE 102030405060708090100
 Bateria e përsëritshme për vlerësimin e statusit neuropsikologjik (RBANS) Bateria e testeve të shumta për të përcaktuar statusin neuropsikologjik 1. Testi i shikimit 2. Memorizimi i fjalëve të ndryshme nga lista 3. Memorizimi i tekstit (tregimi) 4. Vëllimi i numrave të memorizuar 5. Testi i asociativitetit 6. Kopjimi i një figure 7. Testi me shenjë-numër 8. Numërimi mbrapsht 9. Numërimi me një interval prej 3 10. Vlerësimi i shkallës së ankthit 11. Vlerësimi i shkallës së depresionit 12. Vlerësimi i shqetësimit të gjumit 13. Modelet e trajnimit…
Bateria e përsëritshme për vlerësimin e statusit neuropsikologjik (RBANS) Bateria e testeve të shumta për të përcaktuar statusin neuropsikologjik 1. Testi i shikimit 2. Memorizimi i fjalëve të ndryshme nga lista 3. Memorizimi i tekstit (tregimi) 4. Vëllimi i numrave të memorizuar 5. Testi i asociativitetit 6. Kopjimi i një figure 7. Testi me shenjë-numër 8. Numërimi mbrapsht 9. Numërimi me një interval prej 3 10. Vlerësimi i shkallës së ankthit 11. Vlerësimi i shkallës së depresionit 12. Vlerësimi i shqetësimit të gjumit 13. Modelet e trajnimit…
 Frekuenca e dridhjes 50 - 25 Hz Regjistrimi i potencialeve të evokuara vizuale duke përdorur një analizues HEPAtononorm (TM)
Frekuenca e dridhjes 50 - 25 Hz Regjistrimi i potencialeve të evokuara vizuale duke përdorur një analizues HEPAtononorm (TM)



 Spektroskopia e rezonancës magnetike (1H-MRS) A — individë të shëndetshëm B — MPE C — PE Ino e moderuar — kulmi i mio-inositolit Gl — pik glutamine/glutamat Häussinger D. et al. Gastroenteroli. 1994; 107:1475-1480.
Spektroskopia e rezonancës magnetike (1H-MRS) A — individë të shëndetshëm B — MPE C — PE Ino e moderuar — kulmi i mio-inositolit Gl — pik glutamine/glutamat Häussinger D. et al. Gastroenteroli. 1994; 107:1475-1480.
 BURIMI: Ndryshuar nga Lockwood et al. 1991. Tomografia me emetim pozitron (PET) Individ i shëndetshëm dhe pacient me encefalopati hepatike të moderuar dytësore nga cirroza alkoolike. Rrjedha e gjakut cerebral ndryshon vetëm minimalisht tek subjektet. Shkalla metabolike e amoniakut të trurit (CMRA) dhe zona e përshkueshmërisë (PS) - një masë e shkallës në të cilën amoniaku kalon barrierën gjaku-truri - rritet ndjeshëm në një pacient me cirrozë alkoolike, siç tregohet nga një prevalencë më e madhe e zonave më të ndritshme.
BURIMI: Ndryshuar nga Lockwood et al. 1991. Tomografia me emetim pozitron (PET) Individ i shëndetshëm dhe pacient me encefalopati hepatike të moderuar dytësore nga cirroza alkoolike. Rrjedha e gjakut cerebral ndryshon vetëm minimalisht tek subjektet. Shkalla metabolike e amoniakut të trurit (CMRA) dhe zona e përshkueshmërisë (PS) - një masë e shkallës në të cilën amoniaku kalon barrierën gjaku-truri - rritet ndjeshëm në një pacient me cirrozë alkoolike, siç tregohet nga një prevalencë më e madhe e zonave më të ndritshme.
 Diagnoza diferenciale e dëmtimit intrakranial (hematoma subdurale, gjakderdhja intrakraniale, goditjet në tru, tumori) infeksionet (meningjiti, encefaliti, abscesi, etj.) encefalopatia metabolike (hipoglikemia, çekuilibri elektrolitik, hiperkapnia, hipoksia, uremia) encefalopatia toksike ndaj alkoolit) Konovalova encefalopati discirkulative hiperammonemia dytësore (imponimi i uretrosigmostoma) çrregullime të trashëguara të ciklit të uresë encefalopati për shkak të përdorimit të barnave narkotike, barnave (qetësues, antidepresivë, etj.)
Diagnoza diferenciale e dëmtimit intrakranial (hematoma subdurale, gjakderdhja intrakraniale, goditjet në tru, tumori) infeksionet (meningjiti, encefaliti, abscesi, etj.) encefalopatia metabolike (hipoglikemia, çekuilibri elektrolitik, hiperkapnia, hipoksia, uremia) encefalopatia toksike ndaj alkoolit) Konovalova encefalopati discirkulative hiperammonemia dytësore (imponimi i uretrosigmostoma) çrregullime të trashëguara të ciklit të uresë encefalopati për shkak të përdorimit të barnave narkotike, barnave (qetësues, antidepresivë, etj.)

 Faktorët që provokojnë zhvillimin e PEPE ((I) Gjakderdhje gastrointestinale EVV Erozione dhe ulçera Gastropati hipertensive portal, enteropati portal, kolonopati Sindroma Mallory-Weiss Rritja e zbërthimit të proteinave në zorrë Rritja e prodhimit të amoniakut
Faktorët që provokojnë zhvillimin e PEPE ((I) Gjakderdhje gastrointestinale EVV Erozione dhe ulçera Gastropati hipertensive portal, enteropati portal, kolonopati Sindroma Mallory-Weiss Rritja e zbërthimit të proteinave në zorrë Rritja e prodhimit të amoniakut
 Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013 peritoniti11 12 Komplikimet infektive (AI) Rritja e katabolizmit të proteinave Rritja e prodhimit të amoniakut. Faktorët që provokojnë zhvillimin e Infeksioneve PE (II) - Reaksioni Inflamator Sistemik
Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013 peritoniti11 12 Komplikimet infektive (AI) Rritja e katabolizmit të proteinave Rritja e prodhimit të amoniakut. Faktorët që provokojnë zhvillimin e Infeksioneve PE (II) - Reaksioni Inflamator Sistemik
 LC + infeksion urinar / pielonefrit (n = 58/144; 40.3%) Infeksionet spitalore sekondare te pacientët me LC alkoolike (n = 21/58; 36.2%) Të mbijetuar (n=102) Të vdekur (n=42) Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
LC + infeksion urinar / pielonefrit (n = 58/144; 40.3%) Infeksionet spitalore sekondare te pacientët me LC alkoolike (n = 21/58; 36.2%) Të mbijetuar (n=102) Të vdekur (n=42) Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
 Rritja e zbërthimit të proteinave në zorrë Marrja e tepërt e proteinave / toleranca e proteinave Kapsllëk Rritja e prodhimit të amoniakut Faktorët që provokojnë zhvillimin e PE ((III)
Rritja e zbërthimit të proteinave në zorrë Marrja e tepërt e proteinave / toleranca e proteinave Kapsllëk Rritja e prodhimit të amoniakut Faktorët që provokojnë zhvillimin e PE ((III)
 Kirurgjia e anastomozës Anastomoza proksimale - 50-60% Anastomoza splenorenale distale - 35% KËSHILLA - 20-25% (Shuntimi portosistemik intrahepatik transjugular) Shantazh i shtuar i amoniakut nga zorra e trashë
Kirurgjia e anastomozës Anastomoza proksimale - 50-60% Anastomoza splenorenale distale - 35% KËSHILLA - 20-25% (Shuntimi portosistemik intrahepatik transjugular) Shantazh i shtuar i amoniakut nga zorra e trashë
 Shunt Portosistemik Transjugular Intrahepatik - KËSHILLA
Shunt Portosistemik Transjugular Intrahepatik - KËSHILLA
 Terapia masive diuretike ose laparocenteza me heqjen e një sasie të madhe të lëngut ascit Hipokalemia, hiponatremia, alkaloza Të vjella, diarre Marrja e qetësuesve dhe qetësuesve Marrja e alkoolit Ekzo- dhe endotoksinave Dekompensimi i sëmundjes së mëlçisë Faktorët që provokojnë zhvillimin e PE ((V)
Terapia masive diuretike ose laparocenteza me heqjen e një sasie të madhe të lëngut ascit Hipokalemia, hiponatremia, alkaloza Të vjella, diarre Marrja e qetësuesve dhe qetësuesve Marrja e alkoolit Ekzo- dhe endotoksinave Dekompensimi i sëmundjes së mëlçisë Faktorët që provokojnë zhvillimin e PE ((V)
 Për farmakoterapinë episodike të dietës PE Identifikimi dhe eliminimi i faktorit precipitues Për të gjitha format e PE Trajtimi i encefalopatisë hepatike
Për farmakoterapinë episodike të dietës PE Identifikimi dhe eliminimi i faktorit precipitues Për të gjitha format e PE Trajtimi i encefalopatisë hepatike
 Mungesa e proteinave gjendet në 20-60% të pacientëve me cirrozë të mëlçisë. Gjendja e të ushqyerit në cirrozë. J. Hepatol. 1994; 21:
Mungesa e proteinave gjendet në 20-60% të pacientëve me cirrozë të mëlçisë. Gjendja e të ushqyerit në cirrozë. J. Hepatol. 1994; 21:
 Dieta në encefalopati hepatike Identifikimi dhe eliminimi i faktorëve zgjidhës Dieta - kufizim i përkohshëm i përmbajtjes së proteinave në PE latente në 50 g / ditë (proteina vegjetale), me përmirësim - 1,0-1,5 g / ditë / kg për I-II st. - deri në 40-30 g / ditë për rr III-IV. ushqimi tub dhe parenteral me një përmbajtje proteine deri në 20 g / ditë, yndyrë - 70-140 g / ditë, karbohidrate - 280-325 g / ditë, përmbajtje kalorike - 1800-2500 kcal / zinxhir anësor në ditë) ESPEN, 1997 - Rekomandimet e Shoqatës Evropiane për Ushqyerjen Parenteral dhe Enterale 1,0-1,5 g / kg (N) 0,5 g / kg PE Morgan T. R., Moritz T. E., Mendenhall C. L., Haas R. dhe VA Grupi i Studimit Bashkëpunues #275 Konsumi i proteinave dhe enfenca hepatike hepatiti J. Am. Kol. Nutr. 1995; 14:152-
Dieta në encefalopati hepatike Identifikimi dhe eliminimi i faktorëve zgjidhës Dieta - kufizim i përkohshëm i përmbajtjes së proteinave në PE latente në 50 g / ditë (proteina vegjetale), me përmirësim - 1,0-1,5 g / ditë / kg për I-II st. - deri në 40-30 g / ditë për rr III-IV. ushqimi tub dhe parenteral me një përmbajtje proteine deri në 20 g / ditë, yndyrë - 70-140 g / ditë, karbohidrate - 280-325 g / ditë, përmbajtje kalorike - 1800-2500 kcal / zinxhir anësor në ditë) ESPEN, 1997 - Rekomandimet e Shoqatës Evropiane për Ushqyerjen Parenteral dhe Enterale 1,0-1,5 g / kg (N) 0,5 g / kg PE Morgan T. R., Moritz T. E., Mendenhall C. L., Haas R. dhe VA Grupi i Studimit Bashkëpunues #275 Konsumi i proteinave dhe enfenca hepatike hepatiti J. Am. Kol. Nutr. 1995; 14:152-
 Për farmakoterapinë episodike të dietës PE Identifikimi dhe eliminimi i faktorit precipitues Për të gjitha format e PE Trajtimi i encefalopatisë hepatike
Për farmakoterapinë episodike të dietës PE Identifikimi dhe eliminimi i faktorit precipitues Për të gjitha format e PE Trajtimi i encefalopatisë hepatike
 Reduktimi i formimit të NHNH 33 në zorrën e trashë - shtypja e rritjes së mikroflorës proteolitike të zorrëve dhe prodhimi i amoniakut Aminoglikozide Neomycin - per os nga 1-2 g / ditë. deri në 3.0 - 6.0 g / ditë. 7-14 ditë Rifamycins Rifaximin - për os 1200 mg / ditë. 7-14 ditë (afatgjata, deri në 24 javë) Glycopeptides Vancomycin-per os 2.0 g/ditë. 7 ditë Penicilina gjysmë sintetike Amoxicillin - per os 2.0 g / ditë. 7-14 ditë Fluoroquinolones Ciprofloxacin - per os 750-1500 mg / ditë. 7-10 ditë Nitroimidazoles Metronidazole - per os 1000 mg / ditë. 5-7 ditë
Reduktimi i formimit të NHNH 33 në zorrën e trashë - shtypja e rritjes së mikroflorës proteolitike të zorrëve dhe prodhimi i amoniakut Aminoglikozide Neomycin - per os nga 1-2 g / ditë. deri në 3.0 - 6.0 g / ditë. 7-14 ditë Rifamycins Rifaximin - për os 1200 mg / ditë. 7-14 ditë (afatgjata, deri në 24 javë) Glycopeptides Vancomycin-per os 2.0 g/ditë. 7 ditë Penicilina gjysmë sintetike Amoxicillin - per os 2.0 g / ditë. 7-14 ditë Fluoroquinolones Ciprofloxacin - per os 750-1500 mg / ditë. 7-10 ditë Nitroimidazoles Metronidazole - per os 1000 mg / ditë. 5-7 ditë
 Zvogëlimi i formimit të NHNH 33 në zorrën e trashë NH 3 → NH 4 + Zvogëlimi i përthithjes së amoniakut në formën e NH 4 +, humbja e N me feces rritet 4-6 herë Laktuloza dhe laktitoli (eksportues) - 15-45 g / ditë dhe më shumë Mekanizmi i veprimit Prodhimi i acideve laktike dhe acetike nën ndikimin e mikroflorës së zorrëve r. H deri në 5-6 → frenimi i mikroflorës që prodhon amoniak, rritja e Lactobacillus Gjakderdhje nga Infeksionet EVV Kapsllëk. Klizma me laktulozë 20% - 1-3 l
Zvogëlimi i formimit të NHNH 33 në zorrën e trashë NH 3 → NH 4 + Zvogëlimi i përthithjes së amoniakut në formën e NH 4 +, humbja e N me feces rritet 4-6 herë Laktuloza dhe laktitoli (eksportues) - 15-45 g / ditë dhe më shumë Mekanizmi i veprimit Prodhimi i acideve laktike dhe acetike nën ndikimin e mikroflorës së zorrëve r. H deri në 5-6 → frenimi i mikroflorës që prodhon amoniak, rritja e Lactobacillus Gjakderdhje nga Infeksionet EVV Kapsllëk. Klizma me laktulozë 20% - 1-3 l
 Lidhja e amoniakut në gjak Hyrje: per os — 10 g/ditë Lidh amoniakun në gjak me formimin e acidit hippurik, aktivizon sintezën e glutaminës në hepatocitet perivenoze. Hiperammonemia kongjenitale benzoat natriumi Efektiviteti i trajtimit të PE me benzoat u vlerësua në një RCT, si krahasim u përdor laktuloza: përmirësimi i gjendjes klinike dhe frekuenca e efekteve anësore është e njëjtë në të dy grupet, përdorimi është i kufizuar në efekte anësore. : acidozë, çrregullime elektrolitike, edemë cerebrale, dispepsi ...
Lidhja e amoniakut në gjak Hyrje: per os — 10 g/ditë Lidh amoniakun në gjak me formimin e acidit hippurik, aktivizon sintezën e glutaminës në hepatocitet perivenoze. Hiperammonemia kongjenitale benzoat natriumi Efektiviteti i trajtimit të PE me benzoat u vlerësua në një RCT, si krahasim u përdor laktuloza: përmirësimi i gjendjes klinike dhe frekuenca e efekteve anësore është e njëjtë në të dy grupet, përdorimi është i kufizuar në efekte anësore. : acidozë, çrregullime elektrolitike, edemë cerebrale, dispepsi ...
 Antagonist i receptorëve të benzodiazepinës Hyrje: bolus intravenoz 0,2-0,3 mg, më pas pikues intravenoz 5 mg/orë, me përmirësim 50 mg/ditë nga goja Redukton proceset frenuese në sistemin nervor qendror Kohëzgjatje e shkurtër e efektit Mjetet e zgjedhjes për PE të administruara për shkak të marrjes. benzodiazepinat Flumazenil (Anexat)
Antagonist i receptorëve të benzodiazepinës Hyrje: bolus intravenoz 0,2-0,3 mg, më pas pikues intravenoz 5 mg/orë, me përmirësim 50 mg/ditë nga goja Redukton proceset frenuese në sistemin nervor qendror Kohëzgjatje e shkurtër e efektit Mjetet e zgjedhjes për PE të administruara për shkak të marrjes. benzodiazepinat Flumazenil (Anexat)
 Neutralizimi i amoniakut në ciklin e ornitinës Karbamoilfosfat sintetaza 1 Argininosuccinate. Arginina. Ornithine Citrulline Urea CO 2 NH 3 Karbamoil Fosfat ++ Aspartat. Ornitinë
Neutralizimi i amoniakut në ciklin e ornitinës Karbamoilfosfat sintetaza 1 Argininosuccinate. Arginina. Ornithine Citrulline Urea CO 2 NH 3 Karbamoil Fosfat ++ Aspartat. Ornitinë
 Neutralizimi i amoniakut në mëlçi - regjim cc për caktimin e L-L-ornithine-L-L-aspartate (LOLA, hepa-merz)) Hepatiti akut (kursi i rëndë) Cirroza e mëlçisë 5-7 ditët e para - intravenoz, 20-40 g për 500-1000 ml kripur, 5 g/orë 4-12 javë pasuese 3-6 g (granuluar) 3 herë në ditë Hepatiti akut (kursi i moderuar dhe i lehtë), hepatiti kronik, steatoza hepatike 4-8 javë nga goja 3 -6 g (granulat) 3 herë në ditë
Neutralizimi i amoniakut në mëlçi - regjim cc për caktimin e L-L-ornithine-L-L-aspartate (LOLA, hepa-merz)) Hepatiti akut (kursi i rëndë) Cirroza e mëlçisë 5-7 ditët e para - intravenoz, 20-40 g për 500-1000 ml kripur, 5 g/orë 4-12 javë pasuese 3-6 g (granuluar) 3 herë në ditë Hepatiti akut (kursi i moderuar dhe i lehtë), hepatiti kronik, steatoza hepatike 4-8 javë nga goja 3 -6 g (granulat) 3 herë në ditë
 Sindromat klinike dhe laboratorike në të cilat janë efektive metodat eferente të terapisë Verdhëza parenkimale (niveli i lartë i bilirubinës) Sindroma e kolestazës (kruarja e lëkurës, aktiviteti i lartë i fosfatazës alkaline dhe GGTP) Sindroma citolitike (aktiviteti i lartë i ALT, AST) Hiperkolesterolemia, hipertrigliceri
Sindromat klinike dhe laboratorike në të cilat janë efektive metodat eferente të terapisë Verdhëza parenkimale (niveli i lartë i bilirubinës) Sindroma e kolestazës (kruarja e lëkurës, aktiviteti i lartë i fosfatazës alkaline dhe GGTP) Sindroma citolitike (aktiviteti i lartë i ALT, AST) Hiperkolesterolemia, hipertrigliceri

 Medikamente premtuese për trajtimin e encefalopatisë hepatike Kripërat e zinkut - stimulimi i formimit të uresë - përmirësimi i neurotransmetimit L-carnitine - përmirësimi i furnizimit me energji të qelizave Prebiotikët, fibrat dietike (mucofalk, galaktomanan ...) - rritja e përmbajtjes së laktobacileve - reduktimi i endotoksemisë - reduktimi i niveleve të amoniakut - rritja e përmbajtjes së SCFA RF Butterworth, 2002; Q Liu et al. , 2004; M Iwasa et al. , 2012; NA Shaposhnikova etj. , 2006.
Medikamente premtuese për trajtimin e encefalopatisë hepatike Kripërat e zinkut - stimulimi i formimit të uresë - përmirësimi i neurotransmetimit L-carnitine - përmirësimi i furnizimit me energji të qelizave Prebiotikët, fibrat dietike (mucofalk, galaktomanan ...) - rritja e përmbajtjes së laktobacileve - reduktimi i endotoksemisë - reduktimi i niveleve të amoniakut - rritja e përmbajtjes së SCFA RF Butterworth, 2002; Q Liu et al. , 2004; M Iwasa et al. , 2012; NA Shaposhnikova etj. , 2006.

 Klasifikimi i ascitit (askos - qese, qese) 1 lugë gjelle. - ascit, i zbuluar vetëm me ultratinguj të organeve të barkut 2 lugë gjelle. - ascit i moderuar, i përcaktuar gjatë ekzaminimit të pacientit 3 lugë gjelle. - ascit intensiv Refraktor - ascit rezistent ndaj terapisë diuretike Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54(5): 718-25 Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53:397–417.
Klasifikimi i ascitit (askos - qese, qese) 1 lugë gjelle. - ascit, i zbuluar vetëm me ultratinguj të organeve të barkut 2 lugë gjelle. - ascit i moderuar, i përcaktuar gjatë ekzaminimit të pacientit 3 lugë gjelle. - ascit intensiv Refraktor - ascit rezistent ndaj terapisë diuretike Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54(5): 718-25 Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53:397–417.
 Shkaqet kryesore të zhvillimit të ascitit Cirroza e mëlçisë 85% Tumoret 10% Dështimi i zemrës 3% Tuberkulozi 2% Përkeqësimi i pankreatitit kronik Sindroma Budd-Chiari Sëmundja veno-okluzive Tromboza e venës portale Sindroma nefrotike Nefropatia diabetike sindroma myxedematuigma uterus) Hepatiti akut alkoolik ... Shkaqe të tjera të ascitit
Shkaqet kryesore të zhvillimit të ascitit Cirroza e mëlçisë 85% Tumoret 10% Dështimi i zemrës 3% Tuberkulozi 2% Përkeqësimi i pankreatitit kronik Sindroma Budd-Chiari Sëmundja veno-okluzive Tromboza e venës portale Sindroma nefrotike Nefropatia diabetike sindroma myxedematuigma uterus) Hepatiti akut alkoolik ... Shkaqe të tjera të ascitit
 Cirroza e mëlçisë C hipertension portal intrahepatik sinusoidal Hiperprodhimi i NO në enët splanknike Vazodilatimi arterial splanknik Ulja e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemit angiotensin-renin, simpatik dhe aldosteron Mbajtja e natriumit dhe ujit Rritja e presionit të gjakut pormal Rritja e vëllimit të gjakut si rritje - të lëngjeve në zgavrën e barkut Hipoalbuminemia (hipoonkia e gjakut) Sindroma edemë-ascitike. Patogjeneza e sindromës edemato-ascitike Koagulopatia - një rritje në përshkueshmërinë e murit vaskular. Çrregullime metabolike të hormoneve dhe substancave biologjikisht aktive Gines P., et al. NEJM 2004; 350: 1646-1654.
Cirroza e mëlçisë C hipertension portal intrahepatik sinusoidal Hiperprodhimi i NO në enët splanknike Vazodilatimi arterial splanknik Ulja e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemit angiotensin-renin, simpatik dhe aldosteron Mbajtja e natriumit dhe ujit Rritja e presionit të gjakut pormal Rritja e vëllimit të gjakut si rritje - të lëngjeve në zgavrën e barkut Hipoalbuminemia (hipoonkia e gjakut) Sindroma edemë-ascitike. Patogjeneza e sindromës edemato-ascitike Koagulopatia - një rritje në përshkueshmërinë e murit vaskular. Çrregullime metabolike të hormoneve dhe substancave biologjikisht aktive Gines P., et al. NEJM 2004; 350: 1646-1654.
 Manifestimet klinike të sindromës edemato-ascitike - Rritja e peshës trupore - Zgjerimi i barkut në vëllim - Kolateralet nënlëkurore venoze në murin abdominal të barkut - S. Cruvelier-Baumgarten - "koka e një kandili deti" - "zhurma e djallit" - Pamja i edemës periferike Zgjerimi i venës kërthizë
Manifestimet klinike të sindromës edemato-ascitike - Rritja e peshës trupore - Zgjerimi i barkut në vëllim - Kolateralet nënlëkurore venoze në murin abdominal të barkut - S. Cruvelier-Baumgarten - "koka e një kandili deti" - "zhurma e djallit" - Pamja i edemës periferike Zgjerimi i venës kërthizë
 Diagnoza e ascitit te një pacient me cirrozë 1. Ekzaminimi fizik 2. Ekzaminimi abdominal - obeziteti shoqërues - cikat e shumta postoperative në murin e përparmë të barkut - niveli i AFP i ngritur 3. Paracenteza diagnostike (30-40 ml) - citoza në AF - ekzaminimi histologjik - analiza biokimike e AF - analiza bakteriologjike e AF 4. Laparoskopia dhe biopsia e peritoneumit (peritoniti tuberkuloz) 5. Vlerësimi i përgjigjes inflamatore sistemike - përgjigja inflamatore sistemike
Diagnoza e ascitit te një pacient me cirrozë 1. Ekzaminimi fizik 2. Ekzaminimi abdominal - obeziteti shoqërues - cikat e shumta postoperative në murin e përparmë të barkut - niveli i AFP i ngritur 3. Paracenteza diagnostike (30-40 ml) - citoza në AF - ekzaminimi histologjik - analiza biokimike e AF - analiza bakteriologjike e AF 4. Laparoskopia dhe biopsia e peritoneumit (peritoniti tuberkuloz) 5. Vlerësimi i përgjigjes inflamatore sistemike - përgjigja inflamatore sistemike
 Paracenteza diagnostike Indikacionet për ascitet e sapo diagnostikuara dhe të verifikuara klinikisht në pacientët me cirrozë me ascit me përkeqësim progresiv të gjendjes së përgjithshme Kundërindikimet Fibrinoliza e konfirmuar klinikisht DIC Nevoja për infuzione profilaktike të plazmës së freskët të ngrirë ose masës së trombociteve është e diskutueshme për më shumë se 5 AF. lëngu ascitik
Paracenteza diagnostike Indikacionet për ascitet e sapo diagnostikuara dhe të verifikuara klinikisht në pacientët me cirrozë me ascit me përkeqësim progresiv të gjendjes së përgjithshme Kundërindikimet Fibrinoliza e konfirmuar klinikisht DIC Nevoja për infuzione profilaktike të plazmës së freskët të ngrirë ose masës së trombociteve është e diskutueshme për më shumë se 5 AF. lëngu ascitik

 Gradienti i albuminës serum-ascitike (SAAG) SAAG = albumina serike - albumina e lëngut ascitik Nëse SAAG ≥ 1,1 g/dL, hipertensioni portal konfirmohet nëse SAAG ≤ 1,1 g/dL, hipertensioni portal mungon (~~97% besim)
Gradienti i albuminës serum-ascitike (SAAG) SAAG = albumina serike - albumina e lëngut ascitik Nëse SAAG ≥ 1,1 g/dL, hipertensioni portal konfirmohet nëse SAAG ≤ 1,1 g/dL, hipertensioni portal mungon (~~97% besim)
 Shkaku Pamja Proteina g/dl Gra-d intg/dl Eritrocite Leukocite Të tjera Cirroza E verdhë kashte 1, 1 e ulët 2, 5 varion shpesh lart >1000 (>50% limfocite + citologji Peritoniti purulent I vrenjtur ose purulent 5/0 mm >20, gram (-) patogjene Peritonit bakterial spontan I vranët ose purulent 1, 1 i ulët >250 / mm 3 gram (-) patogjenë Peritonit tuberkuloz I qartë, hemorragjik ose kiloz >2.5 1000 (>70% limfocitare) / mm-3 dukje Diagnoza diferenciale e lëngut ascitik
Shkaku Pamja Proteina g/dl Gra-d intg/dl Eritrocite Leukocite Të tjera Cirroza E verdhë kashte 1, 1 e ulët 2, 5 varion shpesh lart >1000 (>50% limfocite + citologji Peritoniti purulent I vrenjtur ose purulent 5/0 mm >20, gram (-) patogjene Peritonit bakterial spontan I vranët ose purulent 1, 1 i ulët >250 / mm 3 gram (-) patogjenë Peritonit tuberkuloz I qartë, hemorragjik ose kiloz >2.5 1000 (>70% limfocitare) / mm-3 dukje Diagnoza diferenciale e lëngut ascitik
 Ascitet: trajtimi 1) Pushimi në shtrat, kufizim i rëndë kripë tryezë(2 g natrium në ditë - 88 mmol / ditë) 1) Kufizimi i lëngjeve në 1-1,2 l / ditë 3) Diuretikët (rritja e dozës në 2-4 ditë) per os: - spironolactone 100 - 200 mg / ditë nga goja ( max - 400 mg / ditë) - furosemid 40-80 mg / ditë me gojë ose intravenoz (maksimum - 160 mg / ditë) me IV Lasix - ulje akute e filtrimit glomerular Humbje peshe në 4 ditë me 0,8 kg jo po 4) Paracentezë (transfuzion i albuminës) , KËSHILLA, transplanti i mëlçisë n/a Runyon B. A. , Komiteti i Udhëzimeve të Praktikave të AASLD. Hepatoli. 2009; 49: 2087-2107 Def. ekskretimi ditor i natriumit urinar
Ascitet: trajtimi 1) Pushimi në shtrat, kufizim i rëndë kripë tryezë(2 g natrium në ditë - 88 mmol / ditë) 1) Kufizimi i lëngjeve në 1-1,2 l / ditë 3) Diuretikët (rritja e dozës në 2-4 ditë) per os: - spironolactone 100 - 200 mg / ditë nga goja ( max - 400 mg / ditë) - furosemid 40-80 mg / ditë me gojë ose intravenoz (maksimum - 160 mg / ditë) me IV Lasix - ulje akute e filtrimit glomerular Humbje peshe në 4 ditë me 0,8 kg jo po 4) Paracentezë (transfuzion i albuminës) , KËSHILLA, transplanti i mëlçisë n/a Runyon B. A. , Komiteti i Udhëzimeve të Praktikave të AASLD. Hepatoli. 2009; 49: 2087-2107 Def. ekskretimi ditor i natriumit urinar
 Terapia diuretike e ascitit tek pacientët me cirrozë Diuretikët që kursejnë kalium - spironolactone (veroshpiron, aldactone) - amiloride - tiamterene Diuretikët e lakut - furosemide - acid etakrinik (uregit) - bumetanide - lëngje pa torasemide) - vaptans ...
Terapia diuretike e ascitit tek pacientët me cirrozë Diuretikët që kursejnë kalium - spironolactone (veroshpiron, aldactone) - amiloride - tiamterene Diuretikët e lakut - furosemide - acid etakrinik (uregit) - bumetanide - lëngje pa torasemide) - vaptans ...
 Një pacient me ascit dhe edemë duhet të humbasë jo më shumë se 1 kg / ditë, me ascit pa edemë - jo më shumë se 500 g në ditë! Komplikimet e terapisë me diuretikë Hiponatremia (< 125 ммоль/л) Гипокалиемия (ммоль/л) Азотемия (креатинин >2 mg/dl) Encefalopatia hepatike Kërkon monitorim të vazhdueshëm të peshës trupore, elektroliteve dhe kreatininës dhe natriumit në serum dhe urinën ditore, matje të vëllimit abdominal.
Një pacient me ascit dhe edemë duhet të humbasë jo më shumë se 1 kg / ditë, me ascit pa edemë - jo më shumë se 500 g në ditë! Komplikimet e terapisë me diuretikë Hiponatremia (< 125 ммоль/л) Гипокалиемия (ммоль/л) Азотемия (креатинин >2 mg/dl) Encefalopatia hepatike Kërkon monitorim të vazhdueshëm të peshës trupore, elektroliteve dhe kreatininës dhe natriumit në serum dhe urinën ditore, matje të vëllimit abdominal.
 Indikacionet për ndërprerjen e terapisë me diuretikë Encefalopatia hepatike Hiponatremia më pak se 125 mmol/l me kufizim të lëngjeve Kreatinina në serum më shumë se 2 mg/dl
Indikacionet për ndërprerjen e terapisë me diuretikë Encefalopatia hepatike Hiponatremia më pak se 125 mmol/l me kufizim të lëngjeve Kreatinina në serum më shumë se 2 mg/dl
 Asciti diuretik-refraktar Asciti refraktar - dështimi për t'iu përgjigjur kufizimit të natriumit në ushqim dhe terapisë me dozë të lartë diuretike: veroshpiron 400 mg / ditë dhe furosemide 160 mg / ditë ose ascitet në rritje të shpejtë pas aktivitetit fizik paracentezë terapeutik, infeksion bakterial, përdorim NSAID
Asciti diuretik-refraktar Asciti refraktar - dështimi për t'iu përgjigjur kufizimit të natriumit në ushqim dhe terapisë me dozë të lartë diuretike: veroshpiron 400 mg / ditë dhe furosemide 160 mg / ditë ose ascitet në rritje të shpejtë pas aktivitetit fizik paracentezë terapeutik, infeksion bakterial, përdorim NSAID
 Furosemide IV 80 mg Ekskretimi urinar i natriumit në 8 orë: 50 mmol - ascitet reagues ndaj diuretikëve Testi i furosemidit për ascitet rezistente ndaj diuretikëve
Furosemide IV 80 mg Ekskretimi urinar i natriumit në 8 orë: 50 mmol - ascitet reagues ndaj diuretikëve Testi i furosemidit për ascitet rezistente ndaj diuretikëve
 Komplikimet e ascitit Komplikimet mekanike - hidrotoraks, atelektaza, gulçim - presion i shtuar në venën porta - ngjeshje vaskulare - sindroma e venave cava inferiore, ngjeshja e venave renale - formimi i hernies - këputja e hernies kërthizës zhvendosja e organeve (intraperitone). rotacion) Komplikime metabolike - dëmtim i metabolizmit të elektroliteve - rritje e acidit urik - dëmtim i metabolizmit të proteinave (katabolizëm) - ndryshime në farmakokinetikë - encefalopati hepatike - ascit rezistent ndaj diuretikëve - hiponatremia holluese - sindroma hepatorenale Gjinekomastia Konvulsione
Komplikimet e ascitit Komplikimet mekanike - hidrotoraks, atelektaza, gulçim - presion i shtuar në venën porta - ngjeshje vaskulare - sindroma e venave cava inferiore, ngjeshja e venave renale - formimi i hernies - këputja e hernies kërthizës zhvendosja e organeve (intraperitone). rotacion) Komplikime metabolike - dëmtim i metabolizmit të elektroliteve - rritje e acidit urik - dëmtim i metabolizmit të proteinave (katabolizëm) - ndryshime në farmakokinetikë - encefalopati hepatike - ascit rezistent ndaj diuretikëve - hiponatremia holluese - sindroma hepatorenale Gjinekomastia Konvulsione
 Prognoza e pacientëve me cirrozë me ascit > 50% e pacientëve me cirrozë zhvillojnë ascit gjatë ndjekjes 10-vjeçare 50% e pacientëve me cirrozë me ascit vdesin brenda 2 viteve 50% e pacientëve me ascit refraktar vdesin brenda 6 muajve dhe 75% brenda 1 viti Hyponatremia Hipotension Kreatininë në serum më shumë se 1.2 mg/dL Ekskretimi urinar i natriumit< 10 ммоль/сут. Неблагоприятные факторы
Prognoza e pacientëve me cirrozë me ascit > 50% e pacientëve me cirrozë zhvillojnë ascit gjatë ndjekjes 10-vjeçare 50% e pacientëve me cirrozë me ascit vdesin brenda 2 viteve 50% e pacientëve me ascit refraktar vdesin brenda 6 muajve dhe 75% brenda 1 viti Hyponatremia Hipotension Kreatininë në serum më shumë se 1.2 mg/dL Ekskretimi urinar i natriumit< 10 ммоль/сут. Неблагоприятные факторы
 Peritoniti bakterial spontan - SBP (translokim, kontaminim mikrobik hematogjen) Faktorët e rrezikut për zhvillimin e cirrozës së mëlçisë (Child-Pugh C) Gjakderdhje nga trakti gastrointestinal Historia e episodit të SBP Proteina (asciti) 2,5 N Kreatininë mg/ml manifestime abdominale > 200 dhimbje 76 -82% Ethe 69-82% Të vjella 10-14% Diarre 10-11% Parezë intestinale 6-8% Shoku septik 3-10% Encefalopati hepatike. SPB - inflamacion i peritoneumit visceral dhe parietal në një pacient me cirrozë me ascit pa thyer integritetin organet e brendshme e ndjekur nga infeksioni
Peritoniti bakterial spontan - SBP (translokim, kontaminim mikrobik hematogjen) Faktorët e rrezikut për zhvillimin e cirrozës së mëlçisë (Child-Pugh C) Gjakderdhje nga trakti gastrointestinal Historia e episodit të SBP Proteina (asciti) 2,5 N Kreatininë mg/ml manifestime abdominale > 200 dhimbje 76 -82% Ethe 69-82% Të vjella 10-14% Diarre 10-11% Parezë intestinale 6-8% Shoku septik 3-10% Encefalopati hepatike. SPB - inflamacion i peritoneumit visceral dhe parietal në një pacient me cirrozë me ascit pa thyer integritetin organet e brendshme e ndjekur nga infeksioni
 Peritoniti spontan bakterial Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54 (5): 718-725. Terg R. et al. J. Hepatol. 2008; 48:774-779. Fernandez J. et al. Gastroenteroli. 2007; 133:818-824. Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53: 397-417. Escherichia coli, Klebsiella pneumoniae, Pseudomonas, Enterobacter, Citrobacter 70%; Staphylococcus, Streptococcus, Pneumococcus 10-30%: Candida albicans, Aspergillus sp. 30% PMN > 250 qeliza/mm
Peritoniti spontan bakterial Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54 (5): 718-725. Terg R. et al. J. Hepatol. 2008; 48:774-779. Fernandez J. et al. Gastroenteroli. 2007; 133:818-824. Udhëzimet e praktikës klinike EASL mbi menaxhimin e ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53: 397-417. Escherichia coli, Klebsiella pneumoniae, Pseudomonas, Enterobacter, Citrobacter 70%; Staphylococcus, Streptococcus, Pneumococcus 10-30%: Candida albicans, Aspergillus sp. 30% PMN > 250 qeliza/mm
 Filamentet e fibrinës në AF të një pacienti me tuberkuloz peritoneal Filamentet e fibrinës në AF të një pacienti me cirrozë me ascit dhe apendiksit destruktiv. Peritoniti bakterial spontan: suspension, fije fibrine në AF, PNL >400 /mm 3 Peritoniti bakterial sekondar Diagnostifikimi me ultratinguj
Filamentet e fibrinës në AF të një pacienti me tuberkuloz peritoneal Filamentet e fibrinës në AF të një pacienti me cirrozë me ascit dhe apendiksit destruktiv. Peritoniti bakterial spontan: suspension, fije fibrine në AF, PNL >400 /mm 3 Peritoniti bakterial sekondar Diagnostifikimi me ultratinguj
 Pacienti P., 43 vjeç (C/B Nr. 5054/2006) LC (Alc. + HBs. Ag+, HBV DNA-) Child-Pugh C (11 pikë) 11. 06. 25. 08. 06. *njëmbëdhjetë . 08. *02. 08.*23. 06. * Sindroma edemato-ascitike, SBP Suspension, fije fibrine në lëngun ascitik PMN >400 /mm 3 Encefalopati hepatike * — koma III DST - 90 sek. ——-96 sek. VZP - 35 Hz Amoniak - 72-128-77 mcg / dl LOLA, Hepa-merz 20-40 g / ditë IV (5 ditë) Cefotaxime 6 g / ditë
Pacienti P., 43 vjeç (C/B Nr. 5054/2006) LC (Alc. + HBs. Ag+, HBV DNA-) Child-Pugh C (11 pikë) 11. 06. 25. 08. 06. *njëmbëdhjetë . 08. *02. 08.*23. 06. * Sindroma edemato-ascitike, SBP Suspension, fije fibrine në lëngun ascitik PMN >400 /mm 3 Encefalopati hepatike * — koma III DST - 90 sek. ——-96 sek. VZP - 35 Hz Amoniak - 72-128-77 mcg / dl LOLA, Hepa-merz 20-40 g / ditë IV (5 ditë) Cefotaxime 6 g / ditë
 Barnat e zgjedhura Cefalosporinat e gjeneratës së tretë Regjimi i dozimit të barnave Efikasiteti Cefotaxime 1-3 g çdo 8 orë 100% Ceftriaxone 1-3 g në ditë 100% Cefonicide 2 g 2 herë në ditë 90% Barnat alternative: Amoksicilinë 1 g + acid klavulanik 0. g çdo 6 orë - efekt. 85% Fluoroquinolones (ofloxacin 400 mg/2 r në ditë për 7-14 ditë) Ndryshimi i antibiotikut në mungesë të uljes së përmbajtjes së PMN në lëngun ascitik me 25% pas 2 ditësh nga fillimi i terapisë Udhëzimet e praktikës klinike EASL mbi menaxhimi i ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53: 397–417. Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54 (5): 718-775. Parandalimi i SBP - ciprofloxacin 750 mg/ditë
Barnat e zgjedhura Cefalosporinat e gjeneratës së tretë Regjimi i dozimit të barnave Efikasiteti Cefotaxime 1-3 g çdo 8 orë 100% Ceftriaxone 1-3 g në ditë 100% Cefonicide 2 g 2 herë në ditë 90% Barnat alternative: Amoksicilinë 1 g + acid klavulanik 0. g çdo 6 orë - efekt. 85% Fluoroquinolones (ofloxacin 400 mg/2 r në ditë për 7-14 ditë) Ndryshimi i antibiotikut në mungesë të uljes së përmbajtjes së PMN në lëngun ascitik me 25% pas 2 ditësh nga fillimi i terapisë Udhëzimet e praktikës klinike EASL mbi menaxhimi i ascitit, peritonitit bakterial spontan dhe sindromës hepatorenale në cirrozë. Hepatoli. 2010; 53: 397–417. Wong F. et al. Sepsis në cirrozë: raport mbi takimin e 7-të të Klubit Ndërkombëtar të Ascites Gut 2005; 54 (5): 718-775. Parandalimi i SBP - ciprofloxacin 750 mg/ditë
 Zgjedhja e antibiotikëve për infeksionet bakteriale në pacientët me cefalosporina të gjeneratës LC III (ceftriaxone / cefatoxime 1-2 g x 2 herë në ditë) deri në 14 ditë Amoxicillin + acid klavulanik 1-2 g / ditë. deri në 14 ditë Fluorokinolonet në tableta (ciprofloxacin/norfloxacin) 1 g/ditë 7-14 ditë Rifaximin - ABP jo e absorbueshme (intestinale) 1200 mg/ditë 10-14 ditë
Zgjedhja e antibiotikëve për infeksionet bakteriale në pacientët me cefalosporina të gjeneratës LC III (ceftriaxone / cefatoxime 1-2 g x 2 herë në ditë) deri në 14 ditë Amoxicillin + acid klavulanik 1-2 g / ditë. deri në 14 ditë Fluorokinolonet në tableta (ciprofloxacin/norfloxacin) 1 g/ditë 7-14 ditë Rifaximin - ABP jo e absorbueshme (intestinale) 1200 mg/ditë 10-14 ditë
 Mikroorganizmat në pacientët Alk. cirroza me infeksion urinar Mikroorganizmat në pacientët Alc. CPU me SBP Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
Mikroorganizmat në pacientët Alk. cirroza me infeksion urinar Mikroorganizmat në pacientët Alc. CPU me SBP Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
 Ndjeshmëria ndaj barnave antibakteriale Mikroorganizmat Ampicil. Tsefatok. Cefa zolin Ciprof. Amikacin Gentamic Ceftazi dim Imipinem Meronem Vancomycin Levofloc Rezistenca 83% 91, 2% 56, 3% 94% 76, 2% 88, 4% 90% 8% 12% 10% 11% E. coli — — + + + 0 0 . sp. — — + — + + + 0 0 Kl. pneum. — — — + + + Shkruani. fekal. + _ _ — + — 0 0 + + — St. e piderm. _ _ _ + + 0 Proteus mirabilis + + + Pseud. aerugin _ _ _ — _ _ + + + 0 + Acinetobacter spp. _ _ _ + + + _ Staph. aureus _ _ _ + + + 0 0 0 Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
Ndjeshmëria ndaj barnave antibakteriale Mikroorganizmat Ampicil. Tsefatok. Cefa zolin Ciprof. Amikacin Gentamic Ceftazi dim Imipinem Meronem Vancomycin Levofloc Rezistenca 83% 91, 2% 56, 3% 94% 76, 2% 88, 4% 90% 8% 12% 10% 11% E. coli — — + + + 0 0 . sp. — — + — + + + 0 0 Kl. pneum. — — — + + + Shkruani. fekal. + _ _ — + — 0 0 + + — St. e piderm. _ _ _ + + 0 Proteus mirabilis + + + Pseud. aerugin _ _ _ — _ _ + + + 0 + Acinetobacter spp. _ _ _ + + + _ Staph. aureus _ _ _ + + + 0 0 0 Mat. Departamenti i terapisë spitalore Nr. 2 l / f RNIMU tyre. N. I. Pirogova, 2010-2013
 Vdekshmëria 30-ditore në 23,6% të pacientëve me: infeksion C. difficile - 40% LRTI - 37, 5% bakteremi spontane - 37, 0% ICMT - 22, 0% SBP - 17, 0% UTI - 15, 0%The Shtimi i një infeksioni dytësor është parashikuesi më i rëndësishëm i vdekjes!
Vdekshmëria 30-ditore në 23,6% të pacientëve me: infeksion C. difficile - 40% LRTI - 37, 5% bakteremi spontane - 37, 0% ICMT - 22, 0% SBP - 17, 0% UTI - 15, 0%The Shtimi i një infeksioni dytësor është parashikuesi më i rëndësishëm i vdekjes!
 Hiponatremia holluese (hiponatremia holluese) Shfaqet në 30-35% të pacientëve me cirrozë Hipersekretimi i hormonit antidiuretik nën ndikimin e periferisë. vazodilimi, duke vepruar në tubulat renale, kontribuon në mbajtjen e lëngjeve (kur lëviz nga hapësira jashtëqelizore në hapësirën ndërqelizore) dhe natriumit.Me përmbajtje normale të natriumit në organizëm, vërehet pakësimi i tij në gjak: - 125-135 mmol. / l - hiponatremia e lehtë - më pak se 125 mmol / l - hiponatremia kronike - Manifestimet klinike janë jo specifike: - dobësi muskulore, dridhje, zhurmë e zërit, psikozë akute, hemiplegia, më rrallë - koma - terapi - kufizim i lëngjeve në 800-1000 ml. – anulimi i diuretikëve – akuatikëve – vaptaneve (satavaptan, lixivaptan, tolvaptan…)
Hiponatremia holluese (hiponatremia holluese) Shfaqet në 30-35% të pacientëve me cirrozë Hipersekretimi i hormonit antidiuretik nën ndikimin e periferisë. vazodilimi, duke vepruar në tubulat renale, kontribuon në mbajtjen e lëngjeve (kur lëviz nga hapësira jashtëqelizore në hapësirën ndërqelizore) dhe natriumit.Me përmbajtje normale të natriumit në organizëm, vërehet pakësimi i tij në gjak: - 125-135 mmol. / l - hiponatremia e lehtë - më pak se 125 mmol / l - hiponatremia kronike - Manifestimet klinike janë jo specifike: - dobësi muskulore, dridhje, zhurmë e zërit, psikozë akute, hemiplegia, më rrallë - koma - terapi - kufizim i lëngjeve në 800-1000 ml. – anulimi i diuretikëve – akuatikëve – vaptaneve (satavaptan, lixivaptan, tolvaptan…)
 sindromi hepatorenal
sindromi hepatorenal
 Cirroza e mëlçisë C hipertension portal intrahepatik sinusoidal Hiperprodhimi i NO në enët splanknike Si vazodilatim arterial splanknik Ulje e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemeve angiotensin-reninë, simpatike dhe aldosterone Vazokonstriksion renale Vazokonstrikcion natriumi dhe presioni i ujit Rritja e vëllimit të qarkullimit të gjakut si manifestim i insuficiencës hepatoqelizore (hipoonkia e gjakut) Sindroma hepatorenale Sindroma edemë-ascitike. Patogjeneza e sindromës hepatorenal
Cirroza e mëlçisë C hipertension portal intrahepatik sinusoidal Hiperprodhimi i NO në enët splanknike Si vazodilatim arterial splanknik Ulje e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemeve angiotensin-reninë, simpatike dhe aldosterone Vazokonstriksion renale Vazokonstrikcion natriumi dhe presioni i ujit Rritja e vëllimit të qarkullimit të gjakut si manifestim i insuficiencës hepatoqelizore (hipoonkia e gjakut) Sindroma hepatorenale Sindroma edemë-ascitike. Patogjeneza e sindromës hepatorenal
 Sindroma hepatorenale Prania e cirrozës me ascit Kreatinina në serum më shumë se 133 µmol/l (1,5 mg/dl) ose rritja e saj me 50% Nuk ka normalizim të kreatininës në serum (deri në 133 µmol/l) pas 48 orësh. pas heqjes së diuretikëve dhe futjes së albuminës (1 g / kg, maksimumi - 100 g / ditë) nuk ka goditje. CVP - 50-120 mm ujë. Art. mungesa e të dhënave për përdorimin e nefrotoksikëve barna mungesa e sëmundjes së veshkave, e manifestuar nga proteinuria (më shumë se 500 mg / ditë), mikrohematuria (deri në 50 er. në p/sp) dhe / ose ndryshime në veshka në ultratinguj Salerno F., Gerbes A., Gines P. et al. Gut 2007; 56: 1310-1318 Salerno F, et al. zorrët. 2007; 56:1310-
Sindroma hepatorenale Prania e cirrozës me ascit Kreatinina në serum më shumë se 133 µmol/l (1,5 mg/dl) ose rritja e saj me 50% Nuk ka normalizim të kreatininës në serum (deri në 133 µmol/l) pas 48 orësh. pas heqjes së diuretikëve dhe futjes së albuminës (1 g / kg, maksimumi - 100 g / ditë) nuk ka goditje. CVP - 50-120 mm ujë. Art. mungesa e të dhënave për përdorimin e nefrotoksikëve barna mungesa e sëmundjes së veshkave, e manifestuar nga proteinuria (më shumë se 500 mg / ditë), mikrohematuria (deri në 50 er. në p/sp) dhe / ose ndryshime në veshka në ultratinguj Salerno F., Gerbes A., Gines P. et al. Gut 2007; 56: 1310-1318 Salerno F, et al. zorrët. 2007; 56:1310-
 Parametrat Tipi I (HRS akut) Tipi II (hr. HRS) Dinamika e kursit Ekskretimi i kreatininës/natriumit në gjak Diureza Sëmundjet e mëlçisë Faktorët e rrezikut për zhvillimin e HRS Parashikimi 1-14 ditë 2 herë në 2 javë , > 221 mmol/l/< 130 ммоль/л Олигоурия (400), анурия (200) алк. гепатит, ФПН инфекции, кровотечения, парацентез, бесконтрольное применение диуретиков летальность до 80% в течение 2 недели, месяцы более 133 ммоль/л / < 130 ммоль/л олигоурия ХЗП (ВЦП, ПБЦ) менее неблагоприятный резистентный асцит. Клиренс креатинина снижение более чем 50%, < 20 мл/мин в течение 2 нед. снижение менее чем 50%Характеристика типов ГРС (эволюция ГРС) < 30 ммоль/л; Fe. Na < 1%
Parametrat Tipi I (HRS akut) Tipi II (hr. HRS) Dinamika e kursit Ekskretimi i kreatininës/natriumit në gjak Diureza Sëmundjet e mëlçisë Faktorët e rrezikut për zhvillimin e HRS Parashikimi 1-14 ditë 2 herë në 2 javë , > 221 mmol/l/< 130 ммоль/л Олигоурия (400), анурия (200) алк. гепатит, ФПН инфекции, кровотечения, парацентез, бесконтрольное применение диуретиков летальность до 80% в течение 2 недели, месяцы более 133 ммоль/л / < 130 ммоль/л олигоурия ХЗП (ВЦП, ПБЦ) менее неблагоприятный резистентный асцит. Клиренс креатинина снижение более чем 50%, < 20 мл/мин в течение 2 нед. снижение менее чем 50%Характеристика типов ГРС (эволюция ГРС) < 30 ммоль/л; Fe. Na < 1%
 Sindroma hepatorenale e tipit I Një rritje e kreatininës në serum me 26.4 mmol/L brenda 48 orëve redukton ndjeshëm mbijetesën e ILC EASL,
Sindroma hepatorenale e tipit I Një rritje e kreatininës në serum me 26.4 mmol/L brenda 48 orëve redukton ndjeshëm mbijetesën e ILC EASL,
 Sindroma hepatorenale - trajtimi 1. Anulimi i diuretikëve dhe korrigjimi i volumit të gjakut qarkullues, ekuilibri ujë-elektrolit dhe ekuilibri acido-bazik 2. Përmirësimi i filtrimit glomerular dhe ekskretimi i natriumit (dopaminë - 2-4 mcg/kg/min; maksimumi rritje dureza - 250 mcg/min) Transfuzioni i tretësirës së albuminës 1 g/kg (1-3 ditë), më pas deri në 40 g/ditë (maksimumi në ditë -100 g) Terlipressin 1 mg (vazokonstriktor) çdo 4-6 orë, duke rritur doza me 30% çdo 3 ditë (maksimumi 12 mg/ditë) - GRS I (Remestip, Ferring-Leciva, Republika Çeke), 1 mg, 10-14 ditë. (në mungesë të uljes së kreatininës me 25% - doza rritet në 2 mg) Norepinefrina 0,5-3 mg/h, oktreatide 100-200 mg/3 s/c, midodrinë 2. 5-12. 5 mg 3. Përjashtimi i barnave nefrotoksike (NSAID, aminoglikozide, etj.) 4. Hemodializa, hemofiltri arteriovenoz 5. Trajtimi kirurgjik (TIPS, etj.) 6. Transplantimi i mëlçisë Salerno F. et al. Gut 2007; 56: 1310-1318 Angeli P. etj. J. Hepatol. 2008; 48 (suppl 1): 93-
Sindroma hepatorenale - trajtimi 1. Anulimi i diuretikëve dhe korrigjimi i volumit të gjakut qarkullues, ekuilibri ujë-elektrolit dhe ekuilibri acido-bazik 2. Përmirësimi i filtrimit glomerular dhe ekskretimi i natriumit (dopaminë - 2-4 mcg/kg/min; maksimumi rritje dureza - 250 mcg/min) Transfuzioni i tretësirës së albuminës 1 g/kg (1-3 ditë), më pas deri në 40 g/ditë (maksimumi në ditë -100 g) Terlipressin 1 mg (vazokonstriktor) çdo 4-6 orë, duke rritur doza me 30% çdo 3 ditë (maksimumi 12 mg/ditë) - GRS I (Remestip, Ferring-Leciva, Republika Çeke), 1 mg, 10-14 ditë. (në mungesë të uljes së kreatininës me 25% - doza rritet në 2 mg) Norepinefrina 0,5-3 mg/h, oktreatide 100-200 mg/3 s/c, midodrinë 2. 5-12. 5 mg 3. Përjashtimi i barnave nefrotoksike (NSAID, aminoglikozide, etj.) 4. Hemodializa, hemofiltri arteriovenoz 5. Trajtimi kirurgjik (TIPS, etj.) 6. Transplantimi i mëlçisë Salerno F. et al. Gut 2007; 56: 1310-1318 Angeli P. etj. J. Hepatol. 2008; 48 (suppl 1): 93-
 Sindroma hepatopulmonare - Dështimi respirator i HPS në cirrozë Cirroza e mëlçisë + HPS - 4-47% Ciroza e mëlçisë Child-Pugh C > 60% Hipertensioni portal Hipoksemia arteriale (në pushim, RA në shpinë. O 2< 70 мм рт. ст.) Дилятация легочных артерий (до 500 мкм, N – 6-8 мкм) платипное цианоз по смешанному типу «барабанные пальцы» «часовые стекла» венозное полнокровие в малом круге кровообращения косвенные признаки гиповентиляции дистелектазов в базальных сегментах Портопульмональная гипертензия (ППГ) – повышение легочного артериального давления, артериолярной вазоконстрикцией и локальной гиперпродукцией вазоконстрикторных субстанций. ППГ — у 2-8% больных ЦП
Sindroma hepatopulmonare - Dështimi respirator i HPS në cirrozë Cirroza e mëlçisë + HPS - 4-47% Ciroza e mëlçisë Child-Pugh C > 60% Hipertensioni portal Hipoksemia arteriale (në pushim, RA në shpinë. O 2< 70 мм рт. ст.) Дилятация легочных артерий (до 500 мкм, N – 6-8 мкм) платипное цианоз по смешанному типу «барабанные пальцы» «часовые стекла» венозное полнокровие в малом круге кровообращения косвенные признаки гиповентиляции дистелектазов в базальных сегментах Портопульмональная гипертензия (ППГ) – повышение легочного артериального давления, артериолярной вазоконстрикцией и локальной гиперпродукцией вазоконстрикторных субстанций. ППГ — у 2-8% больных ЦП
 Ciroza e mëlçisë C hipertensioni portal intrahepatik sinusoidal Hiperprodhimi i NO në vazat splanknike Vazodilatimi arterial splanknik Hapja e shanteve arteriovenoze pulmonare. Ulje e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemeve angiotensin-renin, simpatik dhe aldosterone Vazokonstriksion renale. Mbajtja e natriumit dhe ujit Një rritje e vëllimit të gjakut qarkullues Një rritje e presionit portal Ascitet Hipoalbuminemia si manifestim i pamjaftueshmërisë hepatoqelizore (hipotensioni i gjakut) Sindroma hepatopulmonare - Sindroma hepatorenale HPS Sindroma edemë-ascitike. Patogjeneza e sindromës hepatopulmonare
Ciroza e mëlçisë C hipertensioni portal intrahepatik sinusoidal Hiperprodhimi i NO në vazat splanknike Vazodilatimi arterial splanknik Hapja e shanteve arteriovenoze pulmonare. Ulje e vëllimit efektiv të gjakut qarkullues Aktivizimi i sistemeve angiotensin-renin, simpatik dhe aldosterone Vazokonstriksion renale. Mbajtja e natriumit dhe ujit Një rritje e vëllimit të gjakut qarkullues Një rritje e presionit portal Ascitet Hipoalbuminemia si manifestim i pamjaftueshmërisë hepatoqelizore (hipotensioni i gjakut) Sindroma hepatopulmonare - Sindroma hepatorenale HPS Sindroma edemë-ascitike. Patogjeneza e sindromës hepatopulmonare
 Llojet e HPS Lloji I HPS formohet me dilatim difuz të shtratit parakapilar të mushkërive. Në të njëjtën kohë, mbështetja respiratore me thithjen e oksigjenit të pastër përmirëson ndjeshëm proceset e oksigjenimit.HPS e tipit II është për shkak të pranisë së arteriolave lokale të dilatuara dhe formimit të shanteve të vetme arteriovenoze intrapulmonare. Ky variant i HPS karakterizohet nga mungesa e përgjigjes ndaj thithjes së oksigjenit.
Llojet e HPS Lloji I HPS formohet me dilatim difuz të shtratit parakapilar të mushkërive. Në të njëjtën kohë, mbështetja respiratore me thithjen e oksigjenit të pastër përmirëson ndjeshëm proceset e oksigjenimit.HPS e tipit II është për shkak të pranisë së arteriolave lokale të dilatuara dhe formimit të shanteve të vetme arteriovenoze intrapulmonare. Ky variant i HPS karakterizohet nga mungesa e përgjigjes ndaj thithjes së oksigjenit.
 Echo 2D me kontrast transtorakal. CG për përgatitjet HPS Levovist®, Ehovist® (mikroflluska d > 15 μm; 10 ml IV) Vizualizimi i dhomave të djathta të zemrës Mikroflluska "kapen" nga rrjeti kapilar pulmonar dhe normalisht nuk arrijnë në zemrën e majtë (d kapilarët - 8-15 μm) va b a - dhomat e zemrës para DTC Echo. CG, b - mikroflluska në pjesët e djathta të zemrës c - mikroflluska në të gjitha zgavrat e zemrës (pas 4-6 kontraktimeve)
Echo 2D me kontrast transtorakal. CG për përgatitjet HPS Levovist®, Ehovist® (mikroflluska d > 15 μm; 10 ml IV) Vizualizimi i dhomave të djathta të zemrës Mikroflluska "kapen" nga rrjeti kapilar pulmonar dhe normalisht nuk arrijnë në zemrën e majtë (d kapilarët - 8-15 μm) va b a - dhomat e zemrës para DTC Echo. CG, b - mikroflluska në pjesët e djathta të zemrës c - mikroflluska në të gjitha zgavrat e zemrës (pas 4-6 kontraktimeve)
 Skanimi radioizotop i mushkërive me HPS Albumin e etiketuar me 99m Tc Madhësia - nga 10 në 90 mikron (mesatarisht - 20-50 mikron) Normalisht, 95% A-99m Tc "kapen" nga mushkëritë Me vazodilatim intrapulmonar - më pak se 40 % a - pamja e përparme, b - pamja e pasme Vizualizimi i mushkërive, mëlçisë, shpretkës, veshkave, fshikëzës, trurit, gjëndrës tiroide
Skanimi radioizotop i mushkërive me HPS Albumin e etiketuar me 99m Tc Madhësia - nga 10 në 90 mikron (mesatarisht - 20-50 mikron) Normalisht, 95% A-99m Tc "kapen" nga mushkëritë Me vazodilatim intrapulmonar - më pak se 40 % a - pamja e përparme, b - pamja e pasme Vizualizimi i mushkërive, mëlçisë, shpretkës, veshkave, fshikëzës, trurit, gjëndrës tiroide

 Sindroma hepatopulmonare - trajtim 1. Në HPS I - mbështetje respiratore: inhalim i oksigjenit të lagësht 4-6 l/min për 10-20 minuta me pushime 10-30 minuta 2. Trajtim kirurgjik (TIPS, etj.) - para transplantimit të mëlçisë 3 Lloji II HPS - embolizimi selektiv i shanteve individuale arteriovenoze 4. Në rast të dështimit të rëndë të frymëmarrjes - drenimi i zgavrës pleurale 5. Transplantimi i mëlçisë, ose mëlçi/mushkëri ose mëlçi/mushkëri/zemër
Sindroma hepatopulmonare - trajtim 1. Në HPS I - mbështetje respiratore: inhalim i oksigjenit të lagësht 4-6 l/min për 10-20 minuta me pushime 10-30 minuta 2. Trajtim kirurgjik (TIPS, etj.) - para transplantimit të mëlçisë 3 Lloji II HPS - embolizimi selektiv i shanteve individuale arteriovenoze 4. Në rast të dështimit të rëndë të frymëmarrjes - drenimi i zgavrës pleurale 5. Transplantimi i mëlçisë, ose mëlçi/mushkëri ose mëlçi/mushkëri/zemër

 KURSI NATYROR I HEPATITIT KRONIK VIRAL B dhe C Hepatiti kronik B Cirroza e mëlçisë 10-40% Hepatiti kronik C Ciroza e mëlçisë 30-50% 10-20 vjet 10-15 vjet HCV ALKOOL integrimi HCC (4-6%) përfshirja e gjenomit të hepatociteve të rajoneve të virusit në proceset e cis- dhe transaktivizimit nën veprimin e mutacionit të antigjenit X të gjeneve të shtypjes, rriti nivelin e shkatërrimit dhe rigjenerimit të trashëgimisë së apoptozës së indit të mëlçisë TGF-a. Mutacionet në Pre-SS C 1653T T 1753V A 1762T/G 1764A)
KURSI NATYROR I HEPATITIT KRONIK VIRAL B dhe C Hepatiti kronik B Cirroza e mëlçisë 10-40% Hepatiti kronik C Ciroza e mëlçisë 30-50% 10-20 vjet 10-15 vjet HCV ALKOOL integrimi HCC (4-6%) përfshirja e gjenomit të hepatociteve të rajoneve të virusit në proceset e cis- dhe transaktivizimit nën veprimin e mutacionit të antigjenit X të gjeneve të shtypjes, rriti nivelin e shkatërrimit dhe rigjenerimit të trashëgimisë së apoptozës së indit të mëlçisë TGF-a. Mutacionet në Pre-SS C 1653T T 1753V A 1762T/G 1764A)
 Probabiliteti i zhvillimit të HCC në pacientët me cirrozë të etiologjive të ndryshme Probabiliteti Mosha. Alkool+HCV Alkool | 20 | 30 | 50| 40 | 70| 60 | 800, 5 -1, 0 - Takada A., 1993 Konsumimi i alkoolit në doza: 41-80 g / ditë - 2 herë rreziku i HCC > 80 g / ditë - 4 herë rreziku i HCC Donato,
Probabiliteti i zhvillimit të HCC në pacientët me cirrozë të etiologjive të ndryshme Probabiliteti Mosha. Alkool+HCV Alkool | 20 | 30 | 50| 40 | 70| 60 | 800, 5 -1, 0 - Takada A., 1993 Konsumimi i alkoolit në doza: 41-80 g / ditë - 2 herë rreziku i HCC > 80 g / ditë - 4 herë rreziku i HCC Donato,
 Afatet e formimit të HCC Progresion i shpejtë - 6-20 vjet Mesatar - 21-35 vjet i ngadalshëm - 35-50 vjet Në 40% të pacientëve me HCC zbulohen vatra të shumëfishta MRI në ekografinë e parë 4-5% Diagnoza e ultrazërit HCC Markerët tumoralë AFP (L 3 - fraksioni) Onkogjenet DCP - des-gama-karboksi-protrombinë
Afatet e formimit të HCC Progresion i shpejtë - 6-20 vjet Mesatar - 21-35 vjet i ngadalshëm - 35-50 vjet Në 40% të pacientëve me HCC zbulohen vatra të shumëfishta MRI në ekografinë e parë 4-5% Diagnoza e ultrazërit HCC Markerët tumoralë AFP (L 3 - fraksioni) Onkogjenet DCP - des-gama-karboksi-protrombinë
 Taktikat e trajtimit të HCC Metodat kirurgjikale (reseksioni, transplantimi) Shkatërrimi i tumorit perkutan (etanoli, krioterapia, ablacioni me radiofrekuencë) Embolizimi transarterial Kemoembolizimi (doksorubicina, mitomicina, cisplatina, lipiodol) Farmakoterapia — frenuesit e angiogjenezës — inhibitorët e angiogjenezës — inhibitorët e angiogjenezës — inhibitorët e tirozinës-lamerbitit… …. Nexavar (sorafenib) 200 mg (800 mg/ditë) Mbijetesa pesëvjeçare në 40% të pacientëve nga fillimi. HCC Përmirëson mbijetesën tre mujore të pacientëve me art të vonë. HCC
Taktikat e trajtimit të HCC Metodat kirurgjikale (reseksioni, transplantimi) Shkatërrimi i tumorit perkutan (etanoli, krioterapia, ablacioni me radiofrekuencë) Embolizimi transarterial Kemoembolizimi (doksorubicina, mitomicina, cisplatina, lipiodol) Farmakoterapia — frenuesit e angiogjenezës — inhibitorët e angiogjenezës — inhibitorët e angiogjenezës — inhibitorët e tirozinës-lamerbitit… …. Nexavar (sorafenib) 200 mg (800 mg/ditë) Mbijetesa pesëvjeçare në 40% të pacientëve nga fillimi. HCC Përmirëson mbijetesën tre mujore të pacientëve me art të vonë. HCC
 AASLD: Monitorimi i pacientëve në rrezik për hepatitin B HCC Burrat aziatikë (40 vjeç e lart) dhe gratë (50 vjeç e lart) Cirroza Të afërmit me HCC Pacientët me origjinë afrikane 20 vjeç e lart Pacientët pa cirrozë me HBe. Ag, nivele të larta të HBV ADN dhe ALT dhe/ose inflamacion në biopsi të mëlçisë Hepatiti C me fibrozë ose cirrozë të mëlçisë Cirozë alkoolike e mëlçisë Hemokromatozë ose cirrozë trashëgimore Cirozë biliare primare (cirozë në fazë) Pacientët me cirrozë me patologjinë e mëposhtme 1 Mungesa e antitripsinës Steatohepatiti joalkoolik Hepatiti autoimun Guy J, Kelley RK, Roberts J, Menaxhimi Multidisiplinar i Karcinomës Hepatocelulare. Clin Gastroenterol Hepatol. 11 nëntor 2011.
AASLD: Monitorimi i pacientëve në rrezik për hepatitin B HCC Burrat aziatikë (40 vjeç e lart) dhe gratë (50 vjeç e lart) Cirroza Të afërmit me HCC Pacientët me origjinë afrikane 20 vjeç e lart Pacientët pa cirrozë me HBe. Ag, nivele të larta të HBV ADN dhe ALT dhe/ose inflamacion në biopsi të mëlçisë Hepatiti C me fibrozë ose cirrozë të mëlçisë Cirozë alkoolike e mëlçisë Hemokromatozë ose cirrozë trashëgimore Cirozë biliare primare (cirozë në fazë) Pacientët me cirrozë me patologjinë e mëposhtme 1 Mungesa e antitripsinës Steatohepatiti joalkoolik Hepatiti autoimun Guy J, Kelley RK, Roberts J, Menaxhimi Multidisiplinar i Karcinomës Hepatocelulare. Clin Gastroenterol Hepatol. 11 nëntor 2011.

 Funksioni diskriminues (DF) DF) sipas Maddrey, 1978 DF = 4. 6 x (pacienti PV - kontrolli PV) + niveli i bilirubinës në serum (mg%) Me DF> 32, probabiliteti i vdekjes është 50%. Maddrey W. C., Boitnott J. K., Bedine M. S. et al. Terapia me kortikosteroide të hepatitit alkoolik. Gastroenteroli. , 1978; 75:193-
Funksioni diskriminues (DF) DF) sipas Maddrey, 1978 DF = 4. 6 x (pacienti PV - kontrolli PV) + niveli i bilirubinës në serum (mg%) Me DF> 32, probabiliteti i vdekjes është 50%. Maddrey W. C., Boitnott J. K., Bedine M. S. et al. Terapia me kortikosteroide të hepatitit alkoolik. Gastroenteroli. , 1978; 75:193-
 R = 3,19 - 0,101 (mosha, vjet) + 0,147 (albuminë në ditën e pranimit, g / l) + 0,0165 (bilirubinë serumi, μmol) + 0,206 (prania e dështimit të veshkave - 0 ose 1 *) + 0,0065 (bili serum në ditën e pranimit, µmol) + 0,0096 (koha e protrombinës, s) Louvet A., Naveau S., Abdelnour M. et al. Modeli i Lille: një mjet i ri për strategjinë terapeutike në pacientët me hepatit të rëndë alkoolik të trajtuar me steroide. Hepatoli. 2007; 45 (6): 1348-54. Në R > 0.45 mbijetesë brenda 6 muajve. është 25± 3.8%, në R< 0, 45 выживаемость составляет 85± 2. 5% (р<0. 0001) Шкала Лилль
R = 3,19 - 0,101 (mosha, vjet) + 0,147 (albuminë në ditën e pranimit, g / l) + 0,0165 (bilirubinë serumi, μmol) + 0,206 (prania e dështimit të veshkave - 0 ose 1 *) + 0,0065 (bili serum në ditën e pranimit, µmol) + 0,0096 (koha e protrombinës, s) Louvet A., Naveau S., Abdelnour M. et al. Modeli i Lille: një mjet i ri për strategjinë terapeutike në pacientët me hepatit të rëndë alkoolik të trajtuar me steroide. Hepatoli. 2007; 45 (6): 1348-54. Në R > 0.45 mbijetesë brenda 6 muajve. është 25± 3.8%, në R< 0, 45 выживаемость составляет 85± 2. 5% (р<0. 0001) Шкала Лилль
 MELD (Modeli për sëmundjen e mëlçisë në fazën përfundimtare) Modeli për sëmundjen e mëlçisë në fazën përfundimtare 10 x (0,957 x log[kreatininë mg/dl] + 0,378 x log[koha e protrombinës] + 0,643 x etiologji e cirrozës (0 - alkool , kolesta; 1 - etiologji tjetër) Sheth M, Riggs M, Patel T. BMC Gastroenterol., 2002, 2, 2. Me një rezultat më shumë se 18 - një rrezik i lartë vdekjeje (50%)
MELD (Modeli për sëmundjen e mëlçisë në fazën përfundimtare) Modeli për sëmundjen e mëlçisë në fazën përfundimtare 10 x (0,957 x log[kreatininë mg/dl] + 0,378 x log[koha e protrombinës] + 0,643 x etiologji e cirrozës (0 - alkool , kolesta; 1 - etiologji tjetër) Sheth M, Riggs M, Patel T. BMC Gastroenterol., 2002, 2, 2. Me një rezultat më shumë se 18 - një rrezik i lartë vdekjeje (50%)
 Vlerësimi i mbijetesës së pacientëve me cirrozë bazuar në modelin MELD Pikët Klasifikimi Prognoza e mbijetesës 6-10 e lehtë > 10 vjet 11-18 e moderuar ~ 3-5 vjet 19-24 e rëndë< 1 года 25-39 критическая < 3 мес. 40+ терминальная < 2 нед. Freeman R. B. et al. Liver Transpl. 2002; 8(9): 851-858.
Vlerësimi i mbijetesës së pacientëve me cirrozë bazuar në modelin MELD Pikët Klasifikimi Prognoza e mbijetesës 6-10 e lehtë > 10 vjet 11-18 e moderuar ~ 3-5 vjet 19-24 e rëndë< 1 года 25-39 критическая < 3 мес. 40+ терминальная < 2 нед. Freeman R. B. et al. Liver Transpl. 2002; 8(9): 851-858.

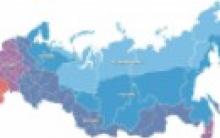





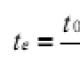



Vetëm të dashuruarit do të mbijetojnë
Karakteristikat e reklamave që synojnë fëmijët
retushimi i fotove të vjetra në photoshop retushimi i fotove të vjetra
Çfarë është një OJF: dekodimi, përcaktimi i qëllimeve, llojet e aktiviteteve A ka të drejtë një organizatë jofitimprurëse
Gleb Nikitin Zëvendës i Parë